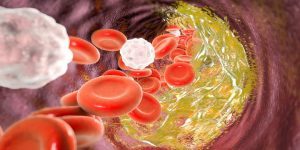
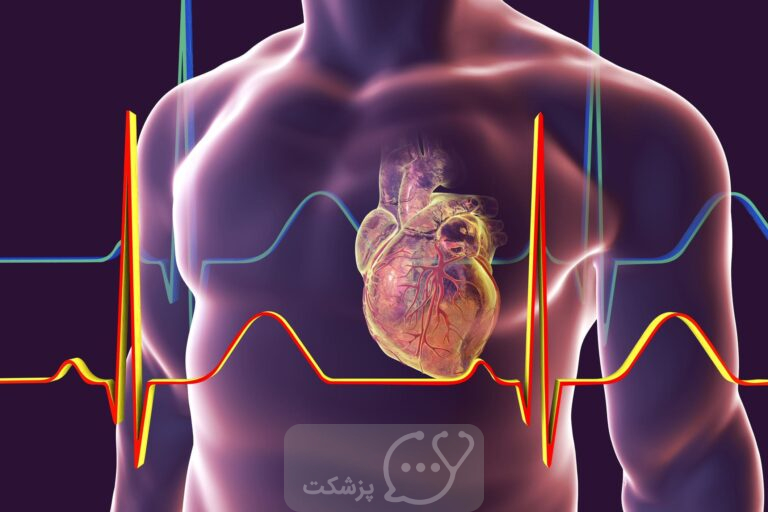
بیماری عروق کرونر قلب یا بیماری عروق کرونر (CAD) با التهاب و تجمع و رسوبات چربی در امتداد داخلی ترین لایه شریان های کرونر مشخص می شود. رسوبات چربی ممکن است در دوران کودکی ایجاد شوند و در طول زندگی غلیظ تر و بزرگ تر شوند. این ضخیم شدن که آترواسکلروز نامیده می شود، شریان ها را باریک می کند و می تواند جریان خون به قلب را کاهش یا مسدود کند. انجمن قلب آمریکا تخمین می زند که بیش از 16 میلیون آمریکایی از بیماری عروق کرونر رنج می برند. بر همین اساس این قاتل شماره یک مردان و زنان در ایالات متحد محسوب می شود.

علائم بیماری عروق کرونر چیست؟
ممکن است ندانید که مبتلا به بیماری عروق کرونر هستید زیرا احتمال دارد در ابتدا علائمی نداشته باشید. ایجاد پلاک در شریان های شما سال ها تا دهه ها طول می کشد. اما با باریک شدن شریانها، ممکن است علائم خفیفی را مشاهده کنید که نشان میدهد قلب شما برای رساندن خون غنی از اکسیژن به بدن شما سختتر پمپاژ میکند. شایع ترین علائم درد قفسه سینه یا تنگی نفس، به ویژه پس از فعالیت بدنی سبک مانند بالا رفتن از پله ها، اما حتی در حالت استراحت است.
علائم بیماری عروق کرونر قلب به شدت بیماری بستگی دارد. برخی از افراد مبتلا به CAD هیچ علامتی ندارند، برخی دورههایی از درد خفیف قفسه سینه یا آنژین دارند و برخی درد قفسه سینه شدیدتر دارند.
اگر خون اکسیژن دار خیلی کم به قلب برسد، فرد درد قفسه سینه ای به نام آنژین را تجربه می کند. هنگامی که جریان خون به طور کامل قطع می شود، نتیجه یک حمله قلبی است و عضله قلب شروع به مردن می کند. برخی از افراد ممکن است دچار حمله قلبی شوند و هرگز علائم را تشخیص ندهند. به این حالت حمله قلبی «خاموش» می گویند.
علائم بیماری عروق کرونر، عبارتند از:
- تنگی نفس
- ضعف و خستگی
- انتشار درد به بازوها، شانه ها، فک، گردن یا پشت
- سنگینی، سفتی، فشار یا درد در قفسه سینه پشت استخوان سینه
عوامل خطر برای بیماری عروق کرونر چیست؟
عوامل خطر برای CAD اغلب عبارتند از:
- چاقی
- دیابت
- سابقه خانوادگی
- سیگار کشیدن
- فشار خون بالا
- عدم تحرک بدنی
- رژیم غذایی با چربی اشباع بالا
- کلسترول LDL بالا، سطح تری گلیسیرید بالا و کلسترول HDL پایین
کنترل عوامل خطر، کلید پیشگیری از بیماری و مرگ ناشی از CAD است.
بیماری عروق کرونر چگونه تشخیص داده می شود؟
علاوه بر تاریخچه پزشکی کامل و معاینه فیزیکی، آزمایشات مربوط به بیماری عروق کرونر ممکن است شامل موارد زیر باشد:
- الکتروکاردیوگرام ECG یا EKG. این آزمایش فعالیت الکتریکی قلب را ثبت می کند، ریتم های غیر طبیعی (آریتمی) را نشان می دهد و آسیب عضله قلب را تشخیص می دهد.
- تست استرس که تردمیل یا ECG ورزش نیز نامیده می شود. این آزمایش زمانی انجام می شود که روی تردمیل راه می روید تا در حین ورزش بر قلب نظارت کنید. میزان تنفس و فشار خون نیز کنترل می شود. تست استرس ممکن است برای تشخیص بیماری عروق کرونر یا تعیین سطوح ایمن ورزش پس از حمله قلبی یا جراحی قلب استفاده شود. این را می توان در حین استراحت با استفاده از داروهای خاصی انجام داد که می توانند به طور مصنوعی بر قلب فشار وارد کنند.
- کاتتریزاسیون قلبی. با این روش، یک سیم به داخل شریانهای کرونر قلب میرود و پس از تزریق ماده حاجب به سرخرگ، عکسبرداری با اشعه ایکس انجام میشود. این برای تعیین محل باریک شدن، انسداد و سایر مشکلات انجام می شود.
- اسکن هسته ای که مواد رادیواکتیو به داخل ورید تزریق می شود و سپس با استفاده از دوربین مشاهده می شود که توسط عضله قلب جذب می شود. این نشان دهنده مناطق سالم و آسیب دیده قلب است.
درمان بیماری عروق کرونر قلب
درمان ممکن است شامل موارد زیر باشد:
اصلاح عوامل خطر. عوامل خطری که می توانید آنها را تغییر دهید تا از بروز این بیماری پیشگیری کنید شامل سیگار کشیدن، سطح کلسترول بالا، سطح گلوکز خون بالا، ورزش نکردن، عادات غذایی نامناسب، اضافه وزن و فشار خون بالا هستند.
داروها. داروهایی که ممکن است برای درمان بیماری عروق کرونر استفاده شود، عبارتند از:
- ضد پلاکت ها. اینها لخته شدن خون را کاهش می دهند. آسپرین، کلوپیدوگرل، تیکلوپیدین و پراسوگرل نمونه هایی از ضد پلاکت ها هستند.
- داروهای ضد چربی خون. این لیپیدها (چربی ها) در خون، به ویژه کلسترول لیپید با چگالی کم (LDL) را کاهش می دهند. استاتین ها گروهی از داروهای کاهش دهنده کلسترول هستند و شامل سیمواستاتین، آتورواستاتین و پراواستاتین هستند. جداکننده های اسید صفراوی – کولسولام، کلستیرامین و کلستیپول – و اسید نیکوتینیک (نیاسین) داروهای دیگری هستند که برای کاهش سطح کلسترول استفاده می شوند.
- داروهای ضد فشار خون. اینها فشار خون را کاهش می دهند. چندین گروه مختلف از داروها به روش های مختلفی برای کاهش فشار خون عمل می کنند.
آنژیوپلاستی عروق کرونر
در این روش از بالون برای ایجاد دهانه بزرگتری در رگ برای افزایش جریان خون استفاده می شود. اگرچه آنژیوپلاستی در سایر رگهای خونی در سایر نقاط بدن انجام میشود، مداخله عروق کرونر از راه پوست (PCI) به آنژیوپلاستی در شریانهای کرونر برای اجازه دادن به جریان خون بیشتر در قلب اشاره دارد. PCI همچنین آنژیوپلاستی عروق کرونر از راه پوست (PTCA) نامیده می شود.
چندین نوع روش PCI وجود دارد، از جمله:
- استنت. عروق کرونر یک سیم پیچ توری کوچک در داخل شریان مسدود شده منبسط می شود تا ناحیه مسدود شده را باز کند و در جای خود رها می شود تا شریان باز بماند.
- آترکتومی. ناحیه مسدود شده در داخل شریان توسط یک دستگاه کوچک در انتهای یک کاتتر بریده می شود.
- آنژیوپلاستی با لیزر. لیزری که برای “تبخیر” انسداد شریان استفاده می شود.
بای پس عروق کرونر
این جراحی معمولاً به عنوان ساده “جراحی بای پس” یا CABG (تلفظ “کلم”) نامیده می شود، این جراحی اغلب در افرادی که درد قفسه سینه (آنژین) و بیماری عروق کرونر دارند انجام می شود. در طی عمل جراحی، با پیوند یک قطعه ورید در بالا و پایین ناحیه مسدود شده یک شریان کرونر، یک بای پس ایجاد میشود که باعث میشود خون در اطراف انسداد جریان یابد. وریدها معمولاً از ساق پا گرفته میشوند، اما از شریانهای قفسه سینه یا بازو نیز ممکن است برای ایجاد پیوند بای پس استفاده شود. گاهی اوقات، ممکن است برای بازگرداندن کامل جریان خون به تمام مناطق قلب، چندین بای پس لازم باشد.
آیا می توان از بیماری عروق کرونر پیشگیری کرد؟
مطمئناً می توانید تغییراتی ایجاد کنید که احتمال ابتلا به بیماری عروق کرونر را کاهش دهد، اما این وضعیت 100٪ قابل پیشگیری نیست. این به این دلیل است که دو نوع عامل خطر وجود دارد: آنهایی که قابل تغییر نیستند (غیر قابل تغییر) و آنهایی که می توانند (تغییر پذیر) باشند.
عوامل خطر غیر قابل تغییر عبارتند از سن بالاتر، جنسیت مرد، سابقه خانوادگی بیماری قلبی و عوامل ژنتیکی.
با این حال، عوامل خطر زیادی وجود دارد که می توانید آنها را اصلاح کنید. اینها عمدتاً تغییرات سبک زندگی مانند کاهش وزن در صورت اضافه وزن، ترک سیگار در صورت سیگار کشیدن، نگه داشتن فشار خون و سطح کلسترول در سطح هدف و مدیریت دیابت هستند.
به خاطر داشته باشید که هر چه عوامل خطر بیشتری داشته باشید، احتمال ابتلا به بیماری قلبی بیشتر است. خوشبختانه، شما می توانید با کنترل عوامل خطر که قابل تغییر هستند، به خود کمک کنید و خطر بیماری را کاهش دهید.
پیش آگهی بیماری عروق کرونر
در صورت ابتلا به بیماری عروق کرونر چه انتظاری باید داشته باشم؟ آیا می توان آن را درمان کرد؟
بیماری عروق کرونر از نظر فنی قابل درمان نیست. اگر بیماری عروق کرونر برای شما تشخیص داده شده است، از برنامه درمانی جراح قلب خود پیروی کنید تا از بدتر شدن وضعیت خود جلوگیری کنید. برنامه درمانی شما ممکن است شامل روش ها و جراحی برای افزایش خون رسانی به قلب شما، تغییر شیوه زندگی برای هدف قرار دادن عوامل خطر و داروهای شما باشد.
اگر بیماری عروق کرونر شما منجر به حمله قلبی شده است، ارائه دهنده مراقبت های بهداشتی می تواند یک برنامه توانبخشی قلبی را برای کاهش خطر ابتلا به مشکلات قلبی در آینده، بازیابی قدرت و بهبود کیفیت زندگی شما توصیه کند.
مهم است که تمام قرارهای بعدی را نگه دارید و همه آزمایشات را توسط ارائه دهنده مراقبت های بهداشتی خود سفارش دهید. اینها برای پیگیری وضعیت شما، نظارت بر عملکرد برنامه درمانی شما و انجام تنظیمات در صورت نیاز مورد نیاز است.
سندرم حاد کرونری چیست؟
سندرم حاد کرونری نامی است که به انواع بیماری های عروق کرونر که با انسداد ناگهانی خونرسانی به قلب همراه است، داده میشود. برخی از افراد قبل از ابتلا به سندرم حاد کرونری علائمی دارند، اما ممکن است تا زمانی که این بیماری رخ ندهد، علائمی نداشته باشید. برخی از افراد هرگز علائمی ندارند. تغییرات ناشی از سندرم حاد کرونری را می توان در نوار قلب (ECG) و در آزمایش خون مشاهده کرد. سندرم حاد کرونری با محل انسداد، مدت زمان مسدود شدن شریان و میزان آسیب تعریف می شود و به صورت زیر تعریف می شود:
- آنژین ناپایدار: این ممکن است یک علامت جدید باشد یا در صورت ابتلا به آنژین ناپایدار که به آنژین ناپایدار تغییر می کند، رخ دهد. ممکن است زمانی که در حال استراحت هستید، آنژین بیشتری داشته باشید، یا ممکن است بدتر شود یا بیشتر طول بکشد. این وضعیت می تواند منجر به حمله قلبی شود. اگر آنژین ناپایدار دارید، به داروهایی مانند نیتروگلیسیرین یا روشی برای اصلاح مشکل نیاز دارید.
- انفارکتوس میوکارد با افزایش قطعه ST (NSTEMI): این یک نوع حمله قلبی (MI) است که تغییرات عمده ای در ECG ایجاد نمی کند. اما، یک آزمایش خون نشان می دهد که آسیب به ماهیچه قلب شما وجود دارد.
- انفارکتوس میوکارد با افزایش قطعه ST (STEMI): این نوع حمله قلبی (MI) به دلیل انسداد ناگهانی جریان خون به قلب ایجاد می شود.
آنژین چه تفاوتی با حمله قلبی دارد؟
هم آنژین صدری و هم حمله قلبی پیامد بیماری عروق کرونر هستند. علائم حمله قلبی (انفارکتوس میوکارد/MI) شبیه به آنژین است. اما، آنژین یک علامت هشدار دهنده بیماری قلبی است، نه حمله قلبی.
| آنژین | حمله قلبی |
| ناشی از کاهش خونرسانی به قلب به دلیل ایجاد تدریجی انسداد در رگها. | ناشی از کمبود خون رسانی ناگهانی به عضله قلب است. انسداد اغلب به دلیل لخته شدن در شریان کرونر است. |
| آسیب دائمی به قلب وارد نمی کند. | می تواند باعث آسیب دائمی به عضله قلب شود. |
| علائم چند دقیقه طول می کشد و معمولاً در صورت استراحت یا مصرف دارو متوقف می شود. ممکن است درد یا ناراحتی قفسه سینه، تنگی نفس، تپش قلب، ضربان قلب سریع، سرگیجه، حالت تهوع، ضعف شدید و تعریق داشته باشید. آنها اغلب با فعالیت شدید، استرس، غذا خوردن یا سرماخوردگی ایجاد می شود. | علائم معمولا بیش از چند دقیقه طول می کشد و پس از مصرف نیتروگلیسیرین به طور کامل از بین نمی رود. آنها شامل درد یا ناراحتی قفسه سینه است. درد یا ناراحتی در سایر نواحی بالای بدن؛ مشکلات تنفسی یا تنگی نفس؛ عرق کردن یا عرق “سرد”؛ احساس سیری، مانند خفگی یا سوء هاضمه؛ حالت تهوع یا استفراغ؛ سبکی سر؛ ضعف شدید؛ اضطراب؛ ضربان قلب سریع یا نامنظم |
| مراقبت های پزشکی اورژانسی لازم نیست. اگر قبلاً علائمی نداشتید یا اگر علائم شما بدتر شد یا بیشتر اتفاق افتاد، با پزشک خود تماس بگیرید. | اگر علائم بیش از 5 دقیقه طول بکشد، به مراقبت های پزشکی اورژانسی نیاز است. |
عروق کرونر چیست؟
عروق کرونر، خون را به عضله قلب می رسانند. مانند تمام بافت های دیگر بدن، عضله قلب برای عملکرد، به خون غنی از اکسیژن نیاز دارد و خون خالی از اکسیژن باید از بین برود. عروق کرونر در امتداد خارج از قلب قرار دارند و دارای شاخه های کوچکی هستند که خون را به ماهیچه قلب می رسانند.
2 شریان کرونر اصلی، عروق کرونر اصلی و راست هستند.
شریان کرونر اصلی چپ (LMCA). کرونر اصلی چپ، خون را به سمت چپ عضله قلب (بطن چپ و دهلیز چپ) می رساند.
شریان کرونری راست (RCA). کرونر راست خون را به بطن راست، دهلیز راست و گره های SA (سینو دهلیزی) و AV (دهلیزی) می رساند که ریتم قلب را تنظیم می کنند. شریان کرونری راست به شاخه های کوچکتر از جمله شریان نزولی خلفی راست و شریان حاد حاشیه ای تقسیم می شود.
چرا عروق کرونر مهم هستند؟
از آنجایی که شریان های کرونر خون را به عضله قلب می رسانند، هر گونه اختلال یا بیماری عروق کرونر می تواند جریان اکسیژن و مواد مغذی را به قلب کاهش دهد که ممکن است منجر به حمله قلبی و احتمالاً مرگ شود. آترواسکلروز التهاب و تجمع پلاک در پوشش داخلی شریان است که باعث باریک شدن یا انسداد آن می شود. شایع ترین علت بیماری قلبی است.
سخن آخر
بیماری عروق کرونر یک باریک شدن یا انسداد عروق کرونر است که معمولاً به دلیل تجمع مواد چربی به نام پلاک ایجاد می شود. بیماری عروق کرونر می تواند منجر به آنژین صدری و حمله قلبی شود. خوشبختانه، اگر عوامل خطر و علائم بیماری را بشناسید، می توانید در فواصل زمانی معین دیده شوید و برنامه مدیریتی شما تنظیم شود.
کارهای زیادی می توانید برای جلوگیری یا کند کردن پیشرفت بیماری عروق کرونر انجام دهید. با ارائه دهنده مراقبت های بهداشتی خود کار کنید تا تغییراتی در سبک زندگی ایجاد کنید که به شما کمک می کند زندگی خود را به بهترین شکل انجام دهید.
![[doctor_data type='name']](https://pezeshket.com/wp-content/uploads/2025/11/b3791dfc-c410-4e53-8719-06f2e7fca5a7.webp)












۴ پاسخ
درود خدمت شما بزرگوار
مادرم برای مثانه و کلیه سی تی اسکن در بیمارستان انجام داد که در قسمتی از اون نوشته شده آترواسکلروز عروق کرونر،آئورت شکمی و ایلیاک دیده میشود. ساختار عروق ماژور باز است
مادرم قرص والساتان۲تا و رزواستاتین۱ ومتوفورین۵۰۰روزی۲تا و هفته ای۲بار آسپرین به تجویز پزشک مصرف میکنه آزمایش خونشون همه چی نرمال بود فقط قند کمی بالا بود
میشه بفرمایید مفهوم نوشته شده در سی تی اسکن چیست و باید چیکار کرد
با سپاس
سلام بیماری تصلب شرایین قلب شکم و لگن دارن حتما اسپیرین ۸۰ روزانه مصرف کنند
درود برشما و سپاس از پاسخگوییتون
سالها روزی یک عدد آسپرین۸۰ مصرف میکردن تا اینکه بدنشون شروع کرد به زدن کبودی و خونریزی ادراری از دکتر پرسیدیم گفت یه آسپرین اول هفته و یکی آخر هفته مصرف کنه ولی من خیلی نگرانم راه دیگه ای نداره؟
سلام اسپیرین پلاکت ها رو به مدت ۷ تا ۱۰ روز از کار میندازه تو همین مدت پلاکت های جدید ساخته میشن راه دیگه ای نیست جهت جلوگیری از سکته قلبی یا مغزی