لوپوس و بارداری تا حدودی می توانند شرایط مادر و کودک را تحت تاثیر قرار دهند. با این حال، بیشتر زنان مبتلا به لوپوس قادر به بچه دار شدن هستند. تمام حاملگی ها به دلیل خطر بروز عوارض، به نظارت دقیق پزشکی نیاز دارند. به طور کلی بهتر است شش ماه بعد از شعله ور شدن علائم صبر کنید. در حالت ایده آل هیچ علائم لوپوس فعال قبل از بارداری نداشته باشید.

تاثیر لوپوس بر بارداری
لوپوس بیماری مزمنی است که در نتیجه سو ء عملکرد سیستم ایمنی بدن ایجاد می شود. سیستم ایمنی بدن برای شناسایی اجسام خارجی (مانند باکتری ها و ویروس ها) و حمله به آنها برای حفظ سلامتی ما طراحی شده است. با این حال، در مورد لوپوس، سیستم ایمنی بدن شما به اشتباه به یک یا انواع مختلفی از بافت ها مانند پوست، مفاصل، عضلات، اعصاب، کلیه ها، قلب یا ریه ها در بدن حمله می کند. نتیجه این آسیب التهاب و درد مداوم است. به همین دلایل، مهم است که شما بارداری خود را با دقت برنامه ریزی کنید.
هرچه سلامتی شما قبل از بارداری بیشتر باشد، احتمال بارداری سالم و داشتن کودکی سالم نیز افزایش می یابد. بهتر است شرایط خود را تحت کنترل داشته باشید.
قبل از بارداری با پزشک و متخصص خود مشورت کنید. برای اطمینان از بارداری سالم، ممکن است لازم باشد تغییرات مهمی در داروی شما ایجاد شود. مصرف برخی از داروها در دوران بارداری بی خطر است. با این حال سایر داروها مانند متوترکسات نباید مصرف شوند. شاید لازم باشد ماه ها قبل از اقدام به بارداری برخی از داروها را قطع کنید. زیرا ممکن است برای کودک شما مضر باشد.
بیشتر بخوانید:

شرایط بارداری موفق در بیماران لوپوس

شرایط لوپوس و بارداری چگونه است؟ بسیاری از بیماران لوپوس می توانند بارداری موفقی داشته باشند. برای افزایش احتمال بارداری موفق، جستجوی مشاوره در مورد زمان مناسب بارداری و یادگیری آموزش های لازم کاملا ضروری است.
بیماران لوپوس به احتمال زیاد دچار عوارض بارداری می شوند. بنابراین، مهم است که قبل از بارداری با روماتولوژیست و متخصص زنان و زایمان در مدیریت بارداری های پر خطر مشورت کنید. علاوه بر این، شما باید زایمان خود را در بیمارستانی که دارای بخش مراقبت های ویژه نوزادان و همچنین سایر امکانات پیشرفته کنید.
جدا از جنبه های پزشکی، بهتر است در مورد برنامه های بارداری خود با شریک زندگی یا اعضای نزدیک خانواده صحبت کنید. بارداری و یک نوزاد تازه متولد شده اغلب نیاز به تغییراتی در زندگی شخصی و شغلی شما دارند. در صورت حمایت کافی و به موقع از طرف خانواده و دوستان، کنار آمدن با این تغییرات آسان تر می شود.
زمان مناسب برای بارداری در بیماران لوپوس
زمان مناسب بارداری، زمانی است که فعالیت بیماری لوپوس کاملاً کنترل شده باشد و شما در بهترین وضعیت سلامتی خود باشید. هرچه سلامتی شما قبل از بارداری کنترل شده تر باشد، شانس داشتن یک بارداری سالم و یک کودک سالم بیشتر خواهد بود. اکیداً توصیه می شود حداقل تا شش ماه پس از کنترل کامل فعالیت بیماری لوپوس، به ویژه بیماری کلیوی، از بارداری خودداری کنید. بارداری بار بیشتری بر کلیه های شما وارد می کند و حتی می تواند منجر به سقط جنین شود.
بعد از مثبت شدن تست بارداری، باید در سریعترین زمان ممکن به متخصص روماتولوژی و متخصص زنان و زایمان مراجعه کنید. هدف از این ویزیت ها ارزیابی وضعیت سلامت و فعالیت بیماری لوپوس با استفاده از معاینه کامل بدنی و آزمایش خون است.
بیشتر بخوانید:
مشاوره و ویزیت آنلاین قبل از بارداری
بارداری و خطر بدتر شدن علائم لوپوس
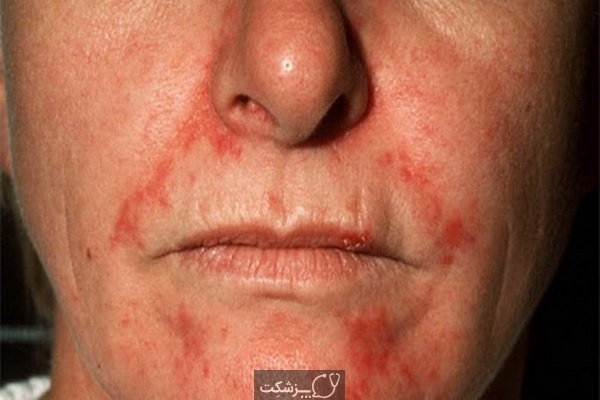
شرایط لوپوس و بارداری چگونه است؟ اگرچه خطر بدتر شدن علائم لوپوس در زنان باردار در مقایسه با زنان غیر باردار افزایش نمی یابد، اما دوره های لوپوس می توانند در دوران بارداری یا بلافاصله پس از زایمان رخ دهند. خوشبختانه بیشتر این دوره ها برای مادر یا کودک خطرناک نیستند و با استروئیدها قابل درمان هستند.
زنانی که حداقل شش ماه پس از کنترل شدن فعالیت بیماری لوپوس، باردار می شوند، کمتر دچار شعله ور شدن لوپوس خواهند شد.
نشانه های لوپوس و بارداری
بیشتر بیمارانی که علائم آنها در طی بارداری شعله ور می شوند، خستگی، بدن درد، تب، قرمزی به شکل پروانه در بینی و گونه ها یا ریزش موهای تکه ای را گزارش می کنند.
درد مفصل و تورم مفصل نیز معمولاً هم گزارش داده شده است. در صورت درگیری قلب یا ریه، بیماران علائمی مانند درد قفسه سینه یا مشکلات تنفسی را گزارش می کنند.
در بعضی مواقع، ناراحتی های معمول بارداری می تواند علائمی شبیه به شعله ور شدن لوپوس را تقلید کند. علائم بدتر شدن لوپوس که زود تشخیص داده می شوند، آسان تر درمان خواهند شد و به نوبه خود آسیب کمتری به مادر و کودک می رسانند.
بیشتر بخوانید:
عوارض بارداری در بیماران لوپوس
بیماران لوپوس، در معرض خطر بیشتری برای پره اکلامپسی (افزایش فشار خون پس از 20 هفته بارداری در یک زن قبلاً طبیعی)، سندرم HELLP (همولیز، افزایش آنزیم های کبدی، پلاکت پایین)، فشار خون بالا، نارسایی کلیه، عفونت های دستگاه ادراری، و دیابت دیابت و فشار خون بالا قرار دارند. تاری دید، سردرد، درد شکم و کاهش دفعات ادرار می تواند نشان دهنده افزایش فشار خون شما باشد.
از دست دادن بارداری (یا سقط) ممکن است تقریباً در یک پنجم بارداری های مبتلایان به لوپوس رخ دهد. این موارد بیشتر در زنان مبتلا به فشار خون بالا، بیماری لوپوس فعال، بیماری فعال کلیه یا آنتی بادی های ضد فسفولیپید (aPL) وجود دارد.
سرانجام، بیماران لوپوس قبل از اتمام 37 هفته بارداری (زایمان زودرس) در معرض خطر بیشتری برای زایمان قرار دارند و تقریباً یک سوم مادران لوپوس زایمان زودرس دارند.
زایمان زودرس به احتمال زیاد در بیماران مبتلا به پره اکلامپسی، aPL و بیماری فعال رخ می دهد. گرفتگی های شکمی و انقباضات هر 10 دقیقه قبل از 37 هفته کامل بارداری اتفاق میفتد.
بیشتر بخوانید:
ویار شدید بارداری و خطر افسردگی
تأثیر بیماری لوپوس و بارداری بر جنین
تأثیر لوپوس و بارداری بر جنین چگونه است؟ بیشتر بیماران لوپوس، نوزادانی سالم به دنیا می آورند. نوزادانی که از بیماران لوپوس متولد می شوند احتمال نقص مادرزادی یا عقب ماندگی ذهنی ندارند.
در میان بیماران لوپوس با آنتی بادی ضد Ro / SSA یا آنتی بادی La / SSB، خطر ابتلا به لوپوس اریتماتوز نوزاد در نوزاد 25٪ است. لوپوس نوزادی شامل بثورات قرمز و برجسته موقت (معمولاً در اطراف چشم و پوست سر) و شمارش غیر طبیعی خون است. این بیماری معمولاً در 6 تا 8 ماهگی از بین می رود و عود نمی کند.
در میان بیماران لوپوسی با آنتی بادی های ضد Ro / SSA یا آنتی بادی La / SSB، خطر ابتلا به انسداد قلبی مادرزادی در نوزاد کمتر از 3٪ است. بسته به نوع بیماری قلبی کودک شما، پزشک شما ممکن است استروئیدها را برای بهبود نتیجه کودک شما تجویز کند.
نوزادان بیماران لوپوس نیز مستعد عقب ماندگی رشد داخل رحمی (IUGR) و وزن کم هنگام تولد هستند. این اتفاق بیشتر در بارداری هایی رخ می دهد که مادر یا استروئید مصرف می کند یا از پره اکلامپسی، فشار خون بالا یا بیماری فعال رنج می برد. بنابراین، مهم است که تحت نظارت منظم سونوگرافی قرار گیرید تا به موقع IUGR تشخیص داده و به طور مناسب مدیریت شود.
برای مطالعه بیشتر:
رژیم غذایی سه ماهه اول بارداری
مصرف داروهای لوپوس در بارداری

تأثیر داروهای لوپوس و بارداری بر سلامت جنین چیست؟ در صورت امکان، بهتر است از مصرف هر گونه دارو در دوران بارداری (به جز ویتامین های قبل از تولد) خودداری شود. برخی از داروها در دوران بارداری ایمن نیستند. در صورت نیاز به ادامه درمان لوپوس و بارداری، در بعضی مواقع پزشک ممکن است داروهای شما را جایگزین کند. قطع مصرف داروها به خودی خود عاقلانه نیست. زیرا انجام این کار منجر به بدتر شدن لوپوس می شود و به کودک آسیب می رساند.
داروهای انتخابی که در دوران بارداری به کودک شما صدمه و حداقل هیچ آسیبی نمی رساند، عبارتند از:
استروئیدها
از استروئیدهایی مانند پردنیزون، پردنیزولون و متیل پردنیزولون می توان در دوران بارداری با خیال راحت استفاده کرد. زیرا از جفت عبور نمی کنند. از این رو کودک را تحت تأثیر قرار نمی دهد. حتی اگر ایمن در نظر گرفته شوند، باید در کمترین دوز ممکن استفاده شوند.
دگزامتازون و بتامتازون DO از جفت عبور می کنند. به طور خاص در مواردی که لازم است کودک نیز معالجه شود استفاده می شود. به عنوان مثال، در صورت زایمان زودرس، استروئیدها به رشد سریع ریه های کودک کمک می کنند. اگرچه استفاده از استروئید برای کودک بی خطر است. اما ممکن است با عوارض جانبی مانند دیابت، افزایش فشار خون، پره اکلامپسی، مشکلات کلیوی، شکستن زود هنگام کیسه آب، نوزادان کم وزن و تاخیر رشد داخل رحمی همراه باشد.
اگر در دوران بارداری لازم است از استروئیدها استفاده کنید، می توان با مصرف کلسیم و ویتامین D (برای جلوگیری از تحلیل رفتن استخوان)؛ و ورزش منظم از بروز عوارض جانبی پیشگیری کرد.
هیدروکسی کلروکلین (Plaquenil®)
مصرف هیدروکسی کلروکین را می توان با خیال راحت در دوران بارداری ادامه داد. این ماده معمولاً برای پیشگیری از حملات لوپوس و بهبود نتیجه مادران مبتلا به بیماری کلیه لوپوس استفاده می شود.
آزاتیوپرین
آزاتیوپرین ممکن است در بیمارانی که از بیماری شدید رنج می برند و به سایر داروها در طول بارداری پاسخ نداده اند، با احتیاط استفاده شود.
هپارین (رقیق کننده خون)
هپارین برای استفاده در دوران بارداری بی خطر است. اما برای کاهش خطر خونریزی (خصوصاً در صورت نیاز به سزارین) باید قبل از زایمان متوقف شود.
آسپرین و داروهای ضد التهاب غیر استروئیدی
در بیماران بارداری با سندرم آنتی فسفولیپید می توان از آسپرین با دوز پایین (کمتر از 160 میلی گرم در روز) استفاده کرد. داروهای ضد التهاب غیر استروئیدی (NSAIDs) از زمان آزمایش مثبت بارداری تا ابتدای هفته بیست و هشتم (یا سه ماهه سوم بارداری) با دوز متوسط می توانند با خیال راحت استفاده شوند. باید از آنها در سه ماهه سوم خودداری شود زیرا می توانند بر جریان خون کودک شما تأثیر بگذارند، طول مدت زایمان شما را طولانی کنند یا از دست دادن خون در هنگام زایمان را افزایش دهند.
داروهای انتخابی که در دوران لوپوس و بارداری کاملاً باید از مصرف آنها اجتناب شود، عبارتند از:
- وارفارین
- لفلونوماید
- مایکوفنولات موفتیل
- سیکلوفسفامید
- متوترکسات (حداقل باید سه ماه قبل از باردار شدن متوقف شود).
تشخیص نوع زایمان در بیماران لوپوس
تصمیم گیری در مورد روش زایمان در هنگام لوپوس و بارداری معمولاً با در نظر گرفتن سلامت مادر و نوزاد در زمان زایمان انجام می شود. اگر مادر و کودک در زمان زایمان سالم باشند، بسیاری از بیماران لوپوس قادر به زایمان طبیعی هستند. با این حال، اگر مادر یا نوزاد تحت استرس باشد، سزارین ممکن است بی خطرترین و سریعترین روش زایمان باشد. زنانی که از استروئید استفاده می کنند معمولاً در حین زایمان به دوز بیشتری (که به آن دوز استرس نیز گفته می شود) نیاز دارند. افزایش دوز استروئیدها به بدن کمک می کند تا با استرس فیزیکی اضافی که بدن شما در حین زایمان تجربه می کند کنار بیاید.
شیردهی در مبتلایان به لوپوس
بیشتر زنان مبتلا به لوپوس قادر به شیر دادن به نوزادان خود هستند. صبور باشید، زیرا مادر و کودک اغلب به یادگیری نحوه شیردهی نیاز دارند. اگر در دوران شیردهی با مشکل روبرو شدید از پزشک کمک بگیرید. با این وجود، مادران لوپوس ممکن است در مورد شیردهی با چالش های زیر روبرو شوند.
اگر نوزاد زودرس به دنیا بیاید، ممکن است کودک قدرت مکیدن و کشیدن شیر مادر را نداشته باشد. در چنین شرایطی، بهتر است خودتان شیر مادر را با استفاده از پمپ ابراز کنید و آن را به کودک بدهید تا جایی که کودک به اندازه کافی قدرت مکیدن داشته باشد.
در بعضی مواقع ممکن است مادر نتواند شیر کافی تولید کند. این اتفاق معمولاً در صورت زایمان زودرس یا اگر مادر از داروی استروئیدی استفاده می کند، اتفاق میفتد.
برخی از داروها می توانند از طریق شیر مادر به کودک شما منتقل شوند. داروهای ضد التهاب غیر استروئیدی، استامینوفن، هیدروکسی کلروکین، پردنیزون با دوز کم (کمتر از 15 تا 20 میلی گرم در روز)، وارفارین و هپارین در دوران شیردهی بی خطر هستند. اگر دوز روزانه پردنیزون از 20 میلی گرم بیشتر شود، باید حدود 4 ساعت قبل از شیر دادن به کودک صبر کنید.
اگر از آزاتیوپرین، سیکلوسپورین، سیکلوفسفامید، متوترکسات یا مایکوفنولات استفاده می شود، باید از شیردهی خودداری کنید. صرف نظر از این، اگر از هر نوع دارویی استفاده می کنید، بهتر است قبل از شروع مصرف آن، در مورد ایمنی شیردهی با پزشک خود مشورت کنید.