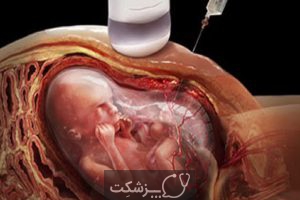
آمنیوسنتز یا آزمایش مایع آمنیوتیک، یک آزمایش تشخیصی تهاجمی قبل از تولد است که ناهنجاری های کروموزومی در جنین را تشخیص می دهد.
آمنیوسنتز روشی است که در آن مایعات آمنیوتیک برای آزمایش یا درمان از رحم خارج می شود. مایع آمنیوتیک مایعی است که کودک را در دوران بارداری احاطه کرده و از آن محافظت می کند. این مایع حاوی سلول های جنین و پروتئین های مختلف است.
اگرچه آمنیوسنتز می تواند اطلاعات ارزشمندی در مورد سلامت کودک شما فراهم کند، اما درک خطرات آمنیوسنتز مهم است.
کسانی که در معرض خطر بیشتری برای به دنیا آوردن کودکانی هستند که دارای یک وضعیت جدی بهداشتی یا ناهنجاری هستند، عبارتند از:
- زنان بالای 35 سال
- زنانی که بارداری قبلی داشته و دارای مشکلات ژنتیکی مانند سندرم داون هستند.
- زنانی که سابقه پزشکی از نظر بیماری ارثی مانند کم خونی سلول داسی شکل یا دیستروفی عضلانی دارند.
تست آمنیوسنتز 98 تا 99 درصد برای آزمایش ناهنجاری های کروموزومی، نقص لوله عصبی و اختلالات ژنتیکی دقیق است. سالانه حدود 200000 آزمایش در ایالات متحده انجام می شود.
آمنیوسنتز یک روش تشخیصی تهاجمی است که در آن پزشک مواد ژنتیکی موجود در مایع آمنیوتیک اطراف جنین را بررسی می کند. آمنیوسنتز یا آزمایش مایع آمنیوتیک اغلب بین هفته های 15 تا 18 بارداری انجام می شود.
کیسه آمنیوتیک یا آمنیون در دوران بارداری جنین را احاطه می کند. این کیسه حاوی مایعی به نام مایع آمنیوتیک است. جنین کاملا در این مایع غوطه ور است.
انواع آمنیوسنتز کدامند؟
انواع مختلف آمنیوسنتز می تواند به دلایل مختلف انجام شوند، از جمله:
آزمایش ژنتیک
آمنیوسنتز ژنتیکی شامل گرفتن نمونه ای از مایع آمنیوتیک و آزمایش آن برای شرایط خاص مانند سندرم داون است.
آمنیوسنتز ژنتیکی می تواند اطلاعاتی در مورد ترکیب ژنتیکی کودک شما فراهم کند. به طور کلی، آمنیوسنتز ژنتیکی زمانی ارائه می شود که نتایج آزمایش ممکن است تأثیر مهمی در مدیریت بارداری یا تمایل شما به ادامه بارداری داشته باشد.

بیش از ۱۱۲ پزشک آنلاین و آماده پاسخگویی
مشاوره آنلاین با بهترین پزشکان و متخصصان زنان و زایمان
آمنیوسنتز ژنتیکی معمولاً بین هفته های 15 تا 20 بارداری انجام می شود. آمنیوسنتز انجام شده قبل از هفته 15 بارداری با میزان بالاتری از عوارض همراه است.
آزمایش ریه جنین
آزمایش بلوغ ریه جنین شامل گرفتن نمونه ای از مایع آمنیوتیک و آزمایش آن برای تعیین بلوغ ریه های کودک برای تولد است.
آمنیوسنتز بلوغ ریه جنین می تواند تعیین کند که آیا ریه های کودک برای تولد آماده هستند یا خیر. این نوع آمنیوسنتز فقط در صورتی انجام می شود که زایمان زودرس – از طریق القای یا سزارین – برای جلوگیری از عوارض بارداری برای مادر در شرایط غیر اضطراری در نظر گرفته شود. این عمل معمولاً بین هفته های 32 تا 39 بارداری انجام می شود. زودتر از 32 هفته، بعید است ریه های کودک کاملاً رشد کند.
با این وجود آمنیوسنتز برای همه مناسب نیست. اگر عفونت داشته باشید، مانند اچ آی وی / ایدز، هپاتیت B یا هپاتیت C، ممکن است ارائه دهنده مراقبت های بهداشتی شما را از آمنیوسنتز منصرف کند. این عفونت ها می توانند در حین عمل آمنیوسنتز به کودک شما منتقل شوند.
- تشخیص عفونت جنین. گاهی اوقات، آمنیوسنتز برای ارزیابی نوزاد از نظر عفونت یا بیماری دیگر استفاده می شود. این روش همچنین می تواند برای ارزیابی شدت کم خونی در نوزادانی که دارای حساسیت Rh هستند. وضعیت غیرمعمولی که در آن سیستم ایمنی بدن مادر، آنتی بادی علیه پروتئین خاصی در سطح سلولهای خونی کودک تولید می کند، انجام شود.
- درمان. اگر در دوران بارداری مقدار زیادی مایع آمنیوتیک جمع شده باشد (پلی هیدرامنیوس)، ممکن است آمنیوسنتز برای تخلیه مایع آمنیوتیک اضافی از رحم شما انجام شود.
- آزمایش پدری. آمنیوسنتز می تواند DNA را از جنین جمع آوری کند و سپس می تواند با DNA پدر مقایسه شود.
مزایای استفاده از آمنیوسنتز یا آزمایش مایع آمنیوتیک چیست؟
آمنیوسنتز می تواند در تشخیص سندرم داون در مراحل اولیه بارداری موثر باشد. تجزیه و تحلیل این سلول ها، پزشک را قادر می سازد تا سلامت جنین را ارزیابی کند. آنها قادر خواهند بود هرگونه مشکلات احتمالی را تشخیص دهند.
اگر پزشک در این مرحله مشکلی را تشخیص دهد، ممکن است قبل از خروج جنین از رحم بتواند آن را درمان کرد.
آمنیوسنتز ممکن است بیماری Rh را که می تواند منجر به کم خونی شدید در جنین شود، را تشخیص دهد. اگر مشکل قابل توجهی وجود داشته باشد، والدین ممکن است تصمیم بگیرند که به بارداری خاتمه دهند.
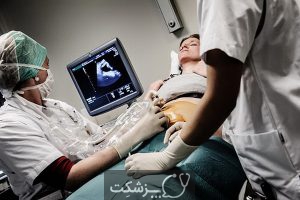
آمنیوسنتز چگونه انجام می شود؟
در این آزمایش پزشک یک سوزن ستون فقرات 22 سنج را به یک مکان امن در کیسه آمنیوتیک هدایت می کند.
سوزن بین 10 تا 20 میلی لیتر مایع آمنیوتیک را از کیسه آمنیوتیک استخراج می کند و مایعات برای آزمایش ارسال می شود. این میزان از مایه نشان دهنده حدود 1 میلی لیتر مایعات در هفته حاملگی است. کل مراحل حدود 45 دقیقه طول می کشد، اما استخراج مایعات به خودی خود کمتر از 5 دقیقه طول خواهد کشید.
در آزمایشگاه، DNA جنین از نظر ناهنجاری های ژنتیکی بررسی می شود.
این مایع حامل بافت جنین از جمله سلول های پوستی و مواد زائد جنین است. بنابراین می توان از آن برای ارزیابی اینکه آیا جنین در حال رشد طبیعی است یا در معرض خطر ابتلا به یک بیماری جدی یا ناهنجاری است، استفاده کرد. هر سلول از جنین شامل مجموعه کاملی از DNA یا اطلاعات ژنتیکی است.
آمنیوسنتز چه بیماری هایی را تشخیص می دهد؟
این روش برای تشخیص برخی از بیماری ها حتی قبل از زایمان موثر است، از جمله:
- Spina bifida و سایر نقایص لوله عصبی
- سندرم داون: در این وضعیت یک کروموزوم اضافی، معروف به تریزومی -21، می تواند ویژگی های جسمی، رشد ذهنی و توانایی یادگیری فرد را تحت تأثیر قرار دهد.
- کم خونی سلول داسی شکل: در این نوع از کم خونی، گلبول های قرمز خون، شکل یا بافت غیرطبیعی دارند. سلول های قرمز خون اکسیژن را به اطراف بدن منتقل می کنند.
- تالاسمی: در مبتلایان به تالاسمی توانایی بدن در ایجاد گلبول های قرمز ضعیف است.
- تریزومی 13 (سندرم پاتائو): کروموزوم اضافی، تریزومی 13، یک بیماری جدی ایجاد می کند که در آن نوزاد فقط برای چند روز زنده می ماند. این وضعیت بسیار نادر است.
- تریزومی 18 یا سندرم ادوارد: تریزومی -18 یک کروموزوم اضافی است که باعث ناهنجاری های شدید جسمی و روانی می شود.
- Fragile X یا سندرم مارتین بل: این یک سندرم ژنتیکی است که باعث ایجاد چالش های جسمی، شناختی، عاطفی و رفتاری می شود که می تواند از خفیف تا شدید متغیر باشد.
آمنیوسنتز در مراحل بعدی بارداری، می تواند عفونت، ناسازگاری Rh، پیش بینی بلوغ ریه و رفع فشار از پلی هیدرامنیوس را تشخیص دهد.
آمنیوسنتز به طور فزاینده ای برای مدیریت پارگی زودرس غشا در دوران بارداری استفاده می شود. برخی مارکرهای التهابی مایع آمنیوتیک، مانند مایع آمنیوتیک IL-6، می تواند به پزشک کمک کند تا تصمیم بگیرد که آیا باید زایمان زودرس انجام شود یا خیر.
روش های جایگزین آمنیوسنتز کدامند؟
نمونه برداری از پرزهای کوریونی (CVS) جایگزینی برای آمنیوسنتز است. در این آزمایش بافت از پرزهای کوریون، بخشی از جفت گرفته می شود.
آمنیوسنتز چه کاربردی دارد؟
آمنیوسنتز یک آزمایش معمول نیست. فقط درصورتی انجام می شود که خطر قابل توجهی برای جنین در وضعیت جدی یا ناهنجاری وجود داشته باشد.
این آزمایش برای جنین هایی در نظر گرفته می شود که در معرض خطر مسائل ژنتیکی یا رشد قرار دارند. برخی عواملی که می توانند جنین را در معرض خطر قرار دارند، عبارتند از:
- خطر نقص لوله عصبی باز مانند اسپینا بیفیدا وجود دارد.
- مادر در تاریخ تخمینی زایمان 35 سال یا بیشتر سن داشته باشد.
- سابقه خانوادگی، یا در خانواده هایی که فرزند قبلی با یک بیماری ژنتیکی مانند سندرم داون وجود دارد.
- آزمایش سه گانه اولیه، آزمایش خون بین هفته های 15 و 20 انجام شده است، نتایج غیر طبیعی را نشان می دهد. آزمایش سه گانه به دنبال سطوح بالا و پایین آلفا-فتوپروتئین، گنادوتروپین جفتی انسانی (hCG) و استریول است. می تواند خطر بروز یک بیماری ژنتیکی وابسته به جنس، مانند هموفیلی یا دیستروفی عضلانی دوشن را نشان دهند.
به طور معمول به مادر مشاوره ژنتیک داده می شود.
خطرات و عوارض آمنیوسنتز
با توجه به خطرات آمنیوسنتز، لطفاً در مورد بهترین اقدام از متخصص زنان و زایمان مشاوره بگیرید. این روش تشخیصی تهاجمی است، بنابراین می تواند برخی از خطرات را به همراه داشته باشد.
در سه ماهه دوم، حدود 1 درصد خطر سقط جنین یا مرده زایی وجود دارد. اگر آزمایش قبل از 15 هفته انجام شود احتمال بروز خطرات احتمالی بیشتر است. در سه ماهه سوم ممکن است منجر به بروز مشکلاتی در رشد ریه جنین شود.
سایر خطرات احتمالی آن، عبارتند از:
- عفونت به ندرت، آمنیوسنتز ممکن است باعث عفونت رحم شود. اگر به عفونت مبتلا هستید. مانند هپاتیت C، توکسوپلاسموز یا HIV / AIDS – ممکن است عفونت در طی عمل آمنیوسنتز به کودک شما منتقل شود.
- حساسیت Rh به ندرت، آمنیوسنتز ممکن است باعث شود سلول های خونی کودک به خون مادر وارد شود. اگر خون Rh منفی دارید و آنتی بادی برای خون Rh مثبت ایجاد نکرده اید، پس از عمل آمنیوسنتز یک فرآورده خونی به نام Rh globulin ایمنی تزریق می شود. این تزریق از تولید آنتی بادی Rh در بدن جلوگیری می کند که می تواند از جفت عبور کرده و به گلبول های قرمز کودک شما آسیب برساند. آزمایش خون می تواند تشخیص دهد که آیا شما شروع به تولید آنتی بادی کرده اید یا نه.
- آسیب دیدگی سوزن. در طی عمل آمنیوسنتز، کودک ممکن است یک دست یا پا را به داخل مسیر سوزن حرکت دهد. آسیب دیدگی جدی در سوزن نادر است.
- سقط جنین. آمنیوسنتز در سه ماهه دوم خطر اندکی حدود 0.1 تا 0.3 درصد سقط را به همراه دارد. تحقیقات نشان می دهد که خطر از دست دادن بارداری برای آمنیوسنتز قبل از هفته 15 بارداری بیشتر است.
- خونریزی یا نشت مایع آمنیوتیک. به ندرت، مایع آمنیوتیک پس از آمنیوسنتز از طریق واژن نشت می کند. با این حال، در بیشتر موارد میزان مایعات از دست رفته اندک است و ظرف یک هفته متوقف می شود و بارداری به طور طبیعی ادامه خواهد یافت.
عوامل دیگر می توانند خطر زایمان یا ناهنجاری های جنینی را افزایش دهند، از جمله:
- موقعیت جنین و جفت
- مقدار مایع آمنیوتیک
- آناتومی و وضعیت مادر
- وجود دو یا چندین جنین
مشورت با متخصص زنان و زایمان در مورد اینکه آیا انجام آمنیوسنتز به دلیل خطرات موجود ضروری است یا خیر، مهم است.
هزینه آمنیوسنتز
آمنیوسنتز غالباً تحت پوشش بیمه است، درصورتی که دلیل پزشکی برای انجام آن وجود داشته باشد، به عنوان مثال، اگر مادر باردار بالای 35 سال داشته باشد. مراجعه کتبی از طرف پزشک یا متخصص زنان ممکن است لازم باشد.