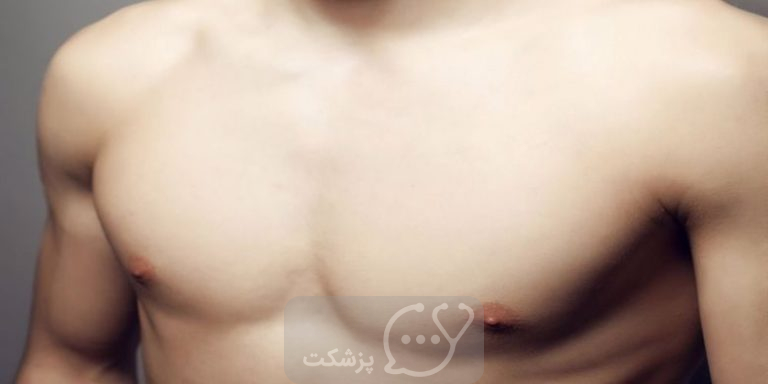
ژنیکوماستی ناشی از دارو (1 تا 2.5 درصد) به ویژه با داروهای ضد روان پریشی شایع است. به طور معمول فنوتیازین ها و بوتیروفنون ها باعث ژنیکوماستی می شوند. گاهی اوقات ریسپریدون نیز باعث آن می شود. ژنیکوماستی رشد در سینه مردان به دلیل عدم تعادل هورمونی است. باعث حساسیت یا درد و ترشحات در نوک سینه های یک یا هر دو سینه می شود. این یک اختلال شایع پستان مردانه است.
ژنیکوماستی چقدر شایع است؟
شیوع ژنیکوماستی می تواند 50 تا 60 درصد در نوجوانان، 60 تا 90 درصد در نوزادان و تا 70 درصد در مردان مسن باشد. علائم ژنیکوماستی می تواند به شرح زیر باشد:
- بافت سینه متورم
- درد همراه با تورم
- حساسیت سینه
- ترشح از نوک پستان
علل ژنیکوماستی یا بزرگ شدن سینه مردان چیست؟
ژنیکوماستی می تواند در اثر داروهایی که برای درمان بیماری هایی مانند موارد زیر مصرف می شوند ایجاد شود:
- پروستات بزرگ شده
- اضطراب و افسردگی
حتی داروهای زیر می توانند باعث تورم سینه شوند:
- آمفتامین ها
- ماری جوانا
- مواد افیونی
- استروئیدهای آنابولیک برای عضله سازی استفاده می شود.
- روغن اسطوخودوس در مکمل ها یافت می شود.
- روغن درخت چای در مکمل های گیاهی یافت می شود.
مکانیسم اثر داروهای ضد روان پریشی در ژینکوماستی چیست؟
داروهای ضد روان پریشی با مسدود کردن گیرنده دوپامین D2 عمل می کنند. چهار مسیر اصلی دوپامینرژیک وجود دارد که عبارتند از: مزولیمبیک، مزوکورتیکال، نیگروستریاتال و توبرواینفوندیبولار. گیرنده های D2 در هر چهار مسیر یافت می شوند. آنتیسایکوتیکهای معمولی مانند هالوپریدول گیرندههای D2 را به روشی غیر اختصاصی لیمبیک مسدود میکنند.
این منجر به اثرات متفاوتی بر روی چهار مسیر دوپامینرژیک می شود.
- لیمبیک: علائم روان پریشی مثبت را کاهش می دهد.
- Nigrostriatal: باعث علائم خارجی می شود.
- مزوکورتیکال: مکانیسم آن کمتر دقیق است و شاید ترکیبی از مزایای درمانی و علائم منفی ناشی از دارو باشد.
- Tuberoinfundibular: هیپرپرولاکتینمی ناشی از دارو.
آنتی سایکوتیک های آتیپیک عمدتاً بر روی گیرنده 5-HT2A عمل می کنند و گیرنده های D2 را فقط به صورت خاص لیمبیک مسدود می کنند. از این رو، آنها روان پریشی را همراه با علائم منفی بدون ایجاد عوارض جانبی خارج هرمی و هیپرپرولاکتینمی درمان می کنند. برخلاف سایر داروهای غیر معمول، ریسپریدون می تواند باعث هیپرپرولاکتینمی پایدار شود. باعث افزایش سریع و وابسته به دوز در سطح پرولاکتین می شود. ریسپریدون میل تقریباً یکسانی با گیرنده های D2 و 5-HT2A دارد و در مقایسه با سایر غیر معمولی خاص لیمبیک نیست. اگرچه اولانزاپین می تواند باعث افزایش زودهنگام وابسته به دوز در سطح پرولاکتین شود، اما این اثر مانند هالوپریدول یا ریسپریدون باقی نمی ماند.
انسداد D2 در سیستم توبرونفوندیبولار باعث هیپرپرولاکتینمی پایدار می شود که باعث مهار GnRH (هورمون آزاد کننده گنادوتروپین) آزاد شده توسط هیپوتالاموس می شود. این باعث کاهش LH (هورمون لوتئین کننده) و FSH (هورمون محرک فولیکول) می شود که باعث کاهش سطح تستوسترون می شود. اما تبدیل محیطی آندروژن به استروژن ادامه دارد و در نتیجه منجر به عدم تعادل در سطوح آندروژن و استروژن می شود. این عدم تعادل منجر به رشد بافت سینه در مردان می شود و باعث ژنیکوماستی می شود.
غربالگری ژنیکوماستی ناشی از دارو
اعتقاد بر این است که هیپرپرولاکتینمی نقش مستقیمی در ژنیکوماستی ندارد، اگرچه گیرنده های پرولاکتین اخیراً در بافت ژنیکوماستی نشان داده شده است. اکثر بیماران مبتلا به ژنیکوماستی سطح سرمی پرولاکتین طبیعی دارند، اما همه بیماران با سطح پرولاکتین بالا به ژنیکوماستی مبتلا نمی شوند. سرکوب ترشح GnRH توسط پرولاکتین بالا که منجر به هیپوگنادیسم ثانویه می شود منجر به ژنیکوماستی می شود.
از آنجایی که هیپرپرولاکتینمی به طور مستقیم باعث ژنیکوماستی نمی شود، غربالگری با سطح سرمی پرولاکتین و تستوسترون بهتر از آزمایش سطح پرولاکتین به تنهایی است. افزایش سطح پرولاکتین به تنهایی خطر ابتلا به ژنیکوماستی را پیش بینی نمی کند زیرا سطوح پرولاکتین می تواند تحت تأثیر عوامل متعددی مانند استرس، زمان روز، تحریک دیواره قفسه سینه، خواب، ضربه، کوکائین و مصرف مواد افیونی قرار گیرد. برای ارزیابی سطح پرولاکتین خون باید صبح ها بعد از ناشتا بودن یک شبه گرفته شود.
چگونه یک بیمار مبتلا به ژنیکوماستی را ارزیابی کنیم؟
هر بیمار مبتلا به ژنیکوماستی (ناشی از دارو یا غیر دارویی) در صورت وجود هرگونه نشانه بدخیمی مانند توده سفت، ترشحات خونی از نوک پستان، انقباض نوک پستان، فرورفتگی پوست، لنفادنوپاتی زیر بغل و غیره نیاز به ماموگرافی دارد. اگر ماموگرافی مثبت باشد، باید بیوپسی انجام شود.
در موارد هیپرپرولاکتینمی ناشی از دارو، سطح پرولاکتین معمولاً ده برابر محدوده طبیعی خواهد بود. در حالی که در مورد پرولاکتینوما، سطح پرولاکتین 100 برابر سطح طبیعی افزایش می یابد. سطح طبیعی پرولاکتین در مردان 2 تا 18 نانوگرم در میلی لیتر است.
در بیماران علامت دار مشکوک به هیپرپرولاکتینمی ناشی از دارو، مصرف دارو باید به مدت سه روز قطع شود یا یک داروی دیگری جایگزین شود و سپس سطح سرمی پرولاکتین باید تکرار شود.
چگونه ژنیکوماستی ناشی از دارو را درمان کنیم؟
بیماران مبتلا به هیپرپرولاکتینمی ناشی از دارو بدون علامت نیازی به درمان ندارند. در مورد هایپرپرولاکتینمی علامت دار ناشی از دارو، ژنیکوماستی کاهش میل جنسی، ناباروری و پوکی استخوان، قطع یا تغییر به دارویی با مسدود کننده های دوپامین ضعیف تر را تضمین می کند. اگر نمی توان دارو را قطع کرد، می توان همراه با دارو تجویز دقیق آگونیست های دوپامین مانند کابرگولین و پرگولید را نیز امتحان کرد.
در مواردی که قطع دارو، ژنیکوماستی را برطرف نمی کند، می توان درمان دارویی را حتی در صورتی که مورد تایید سازمان غذا و دارو نیستند، امتحان کرد. درمان دارویی باید در مراحل اولیه (قبل از 12 ماهگی) شروع شود، زیرا ژنیکوماستی طولانی مدت می تواند منجر به فیبروز بافتی شود.
ژنیکوماستی مانند یک توده لاستیکی که به طور متحدالمرکز زیر هاله ی آرئول امتداد یافته است لمس می شود و می تواند تنها یک غده پستانی یا هر دو را تحت تاثیر قرار دهد. این افزایش حجم کم و بیش مشخص بافت غدد پستانی می تواند با ناراحتی یا درد همراه باشد. گاهی اوقات تجمع بافت چربی در سطح پستان می تواند با ژنیکوماستی واقعی اشتباه گرفته شود. این عارضه، به ویژه در افراد دارای اضافه وزن، به نام شبه ژنیکوماستی شناخته می شود. اغلب ژنیکوماستی و کاذب ژنیکوماستی هر دو در یک موضوع به طور همزمان وجود دارند.
علیرغم اینکه ژنیکوماستی یک بیماری جدی و خطرناکی نیست، می تواند به دلیل تغییرات ظاهری باعث ناراحتی روانی شود.
پیشنهـاد متخصص
بیش از ۳۲۱ نفر برای این مطلب با متخصصان زیر گفتگو کرده اند!
پیش آگهی ژنیکوماستی ناشی از دارو
در صورت مشکوک به ژنیکوماستی ناشی از دارو، در نظر گرفتن قطع درمان مناسب است. در برخی موارد، کاهش دوزها یا جایگزینی داروی مشکوک با داروی دیگری که متعلق به همان نوع است، اما با ارتباط ضعیفتری با ژنیکوماستی، میتواند مفید باشد.
اسکن ماموگرافی اجازه می دهد تا با قطعیت بین ژنیکوماستی و شبه ژنیکوماستی تشخیص داده شود. از سوی دیگر، آزمایشهای آزمایشگاهی برای شناسایی سایر علل احتمالی، بررسی عملکرد کلیه، کبد و تیروئید و سطح هورمونهای در گردش آزاد ضروری است.
ژنیکوماستی یاتروژنیک معمولاً در عرض 6 ماه یا یک سال از شروع آن برگشت پذیر است. اگر قطع دارو کافی نباشد یا امکان پذیر نباشد (مثلاً با آنتی آندروژن ها)، درمان مبتنی بر تاموکسیفن (20 میلی گرم در روز) ممکن است در نظر گرفته شود. در واقع، علیرغم تایید نشدن برای این اندیکاسیون، بررسی ها میزان پاسخ 50 تا 80 درصد موارد را با بهبودهای قابل تشخیص از ماه اول درمان نشان می دهد. در موارد نادری که هم درمان با تاموکسیفن و هم حذف دارو ناموفق باشد، می توان با توجه به نیاز بیمار به جراحی یا رادیوتراپی متوسل شد.
داروهایی که اغلب باعث ژنیکوماستی می شوند: |
|
| آنتی آندروژن ها | بیکالوتامید، فلوتامید، فیناستراید، دوتاستراید |
| ضد فشار خون | اسپیرونولاکتون |
| ضد رتروویروسی | مهارکننده های پروتئاز (ساکویناویر، ایندیناویر، نلفیناویر، ریتوناویر، لوپیناویر)، مهارکننده های ترانس کریپتاز معکوس (استاوودین، زیدوودین، لامیوودین) |
| قرار گرفتن در معرض محیط زیست | فنوترین (ضد انگلی) |
| هورمون های اگزوژن | استروژن، پردنیزون (نوجوانان مرد) |
| داروهای گوارشی | مسدود کننده های گیرنده هیستامین H2 (سایمتیدین) |
داروهایی که احتمالاً باعث ژنیکوماستی می شوند |
|
| ضد قارچ | کتوکونازول (استفاده طولانی مدت خوراکی) |
| ضد فشار خون | مسدود کننده های کانال کلسیم (آملودیپین، دیلتیازم، فلودیپین، نیفدیپین، وراپامیل) |
| آنتی سایکوتیک (نسل اول) | هالوپریدول، اولانزاپین، پالیپریدون (دوزهای بالا)، ریسپریدون (دوزهای بالا)، زیپراسیدون |
| ضد رتروویروسی | افاویرنز |
| داروهای شیمی درمانی | متوترکسات، سیکلوفسفامید، کارموستین، اتوپوزید، سیتارابین، ملفالان، بلئومایسین، سیس پلاتین، وین کریستین، پروکاربازین |
| هورمون های اگزوژن | آندروژن ها (سوء استفاده ورزشکاران) |
| داروهای گوارشی | مهارکننده های پمپ پروتون (امپرازول) |
| داروهای قلبی عروقی | فیتواستروژن (محصولات مبتنی بر سویا، مقدار زیاد) |
داروهایی که به ندرت یا بسیار بعید باعث ژنیکوماستی می شوند |
|
| متفرقه | آمیودارون، آمفتامین، آریپیپرازول، آتورواستاتین، کاپتوپریل، ستیریزین، کلونیدین، سیپروترون استات، داساتینیب، دیازپام، دی اتیل استیلبسترول، دیگوکسین، دومپریدون، انتکاویر، اتانول، فنوفیبرات، فلورونینباراتوآدجونتیل میزوپروستول، MyTosterone®، پاروکستین، پنیسیلامین، فتالاتها، پراواستاتین، پرهگابالین، روزوواستاتین، سولینداک، سولپیراید، سانیتینیب، تئوفیلین، ونلافاکسین |
سخن آخر
بیشتر ژنیکوماستی ناشی از دارو با قطع داروی متخلف یا درمان دارویی برطرف می شود. اگر درمان دارویی با شکست مواجه شد، می توان جراحی هایی مانند جراحی کوچک کردن سینه یا پرتودرمانی را امتحان کرد. در طی این عمل جراحی، یک جراح پلاستیک بافت سینه را برمی دارد تا سینه ها را کوچکتر کند. ژنیکوماستی مداوم معمولاً بسیار نادر است و به دلیل ژنیکوماستی طولانی مدت بیش از 12 ماه است که منجر به فیبروز بافت پستان می شود.