بیماری کرون یک بیماری مزمن یا طولانی مدت است که باعث التهاب دستگاه گوارش می شود. بیماری کرون می تواند دردناک، ناتوان کننده و گاهی اوقات خطر جدی داشته باشد. بیماری کرون که به آن ایلیتیت یا انتریتیت نیز گفته می شود، می تواند بر روی هر قسمت از روده، از دهان تا انتها تا مقعد، تأثیر بگذارد. با این حال، در بیشتر موارد، قسمت تحتانی روده کوچک ایلئوم را تحت تأثیر قرار می دهد. بیماری کرون یک بیماری التهابی روده (IBD) است و باعث التهاب دستگاه گوارش می شود و می تواند منجر به درد شکم، اسهال شدید، خستگی، کاهش وزن و سوء تغذیه شود. التهاب ناشی از بیماری کرون می تواند مناطق مختلف دستگاه گوارش را در افراد مختلف درگیر کند.
التهاب ناشی از بیماری کرون اغلب در لایه های بافت روده مبتلا دیده می شود. بیماری کرون می تواند دردناک و ناتوان کننده باشد و بعضی اوقات ممکن است منجر به عوارض خطرناک شود. در حالی که هیچ درمانی شناخته شده برای بیماری کرون وجود ندارد، روش های درمانی می توانند علائم و نشانه های آن را به شدت کاهش داده و حتی باعث بهبودی طولانی مدت شوند.
شیوع بیماری کرون
براساس مراکز کنترل و پیشگیری از بیماری، بیماری کرون 26-199 نفر را در 100000 نفر مبتلا می کند. اگرچه بیماری کرون به طور معمول بین سنین 15 تا 40 سالگی شروع می شود، اما در هر سنی ممکن است بروز پیدا کند.
علت بیماری کرون
علت دقیق بیماری کرون ناشناخته است، اما تصور می شود که این بیماری ناشی از یک واکنش غیر طبیعی در سیستم ایمنی بدن است. به نظر می رسد که سیستم ایمنی بدن به مواد غذایی، باکتری های خوب و مواد مفید حمله می کند. در حین حمله، گلبول های سفید در بافت داخلی روده تجمع می یابند و منجر به التهاب می شوند. التهاب منجر به زخم و آسیب روده می شود.
عواملی که ممکن است خطر التهاب را افزایش دهند عبارتند از:
- عوامل ژنتیکی
- سابقه خانوادگی
- سیستم ایمنی فرد
- فاکتورهای محیطی
- عوامل بیماری زا مانند باکتری یا ویروس مثل باکتری coli
عوامل خطر بیماری کرون
عوامل خطر بیماری کرون ممکن است شامل موارد زیر باشد:
سن، بیماری کرون می تواند در هر سنی بروز کند، اما بیشتر قبل از سن 30 سالگی تشخیص داده می شوند.
قومیت، اگرچه بیماری کرون می تواند بر هر گروه قومی تأثیر بگذارد، اما سفید پوستان دارای بیشترین خطر هستند.
خانوادگی، در صورت داشتن بستگان نزدیک مانند والدین، خواهر و برادر یا فرزند با بیماری کرون در معرض خطر بیشتری قرار دارید. از هر 5 نفر 1 نفر مبتلا به بیماری کرون، یک عضو خانواده مبتلا به بیماری کرون دارند.
سیگار کشیدن، استعمال سیگار مهمترین عامل خطر در بروز بیماری کرون است. سیگار کشیدن همچنین منجر به شدیدتر شدن بیماری می شود و ممکن است بیمار به جراحی نیاز پیدا کند. اگر سیگار می کشید، ترک کردن آن مهم است.
داروهای ضد التهابی غیر استروئیدی، داروهای ضد التهابی غیر استروئیدی در حالی که باعث ایجاد بیماری کرون نمی شوند، می توانند منجر به التهاب روده شده و بیماری را بدتر می کند.
محل زندگی، اگر در یک منطقه شهری یا در یک کشور صنعتی زندگی می کنید، بیشتر در معرض ابتلا به این بیماری قرار دارید. برهمین اساس عوامل محیطی، از جمله رژیم غذایی پر چرب یا غذاهای تصفیه شده، ممکن است در بروز این بیماری نقش داشته باشند.
علائم بیماری کرون
علائم این بیماری می توانند ناخوشایند باشند و بسته به اینکه کدام قسمت از روده تحت تأثیر قرار گیرد، متفاوت هستند و عبارتند از:
- تغییر اشتها، ممکن است فرد بسیار کم اشتها شود.
- کاهش وزن، می تواند ناشی از از دست دادن اشتها باشد.
- زخم دهان، زخم دهان یک علامت شایع محسوب می شود.
- کم خونی، از بین رفتن خون در نتیجه بروز این بیماری می تواند منجر به کم خونی شود.
- خون ریزی رکتوم و شکاف مقعد، پوست مقعد ترک خورده و منجر به درد و خون ریزی می شود.
- اسهال، اسهال می تواند از خفیف تا شدید باشد. بعضی اوقات ممکن است با مخاط، خون یا چرک همراه باشد.
- خستگی، افراد معمولاً بسیار احساس خستگی می کنند. امکان دارد تب در هنگام خستگی وجود داشته باشد.
- درد، میزان درد بین افراد متفاوت است و بستگی به محل التهاب در روده دارد. در اکثر موارد، درد در قسمت پایین سمت راست شکم احساس می شود.
- زخم در روده، زخم ها مناطق آسیب دیده در روده هستند که ممکن است خون ریزی کنند، در این صورت بیمار در مدفوع خود متوجه خون شود.
سایر علائم احتمالی عبارتند از:
- آرتروز
- یووئیت (التهاب چشم)
- ضایعات پوستی و التهاب
- التهاب مجاری کبد یا صفرا
- رشد تاخیری یا رشد جنسی در کودکان
تفاوت کولیت اولسراتیو با بیماری کرون
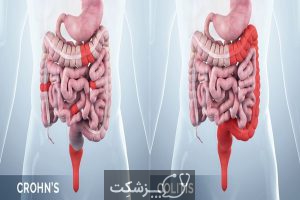
در حالی که کولیت اولسراتیو باعث ایجاد التهاب و زخم در لایه بالایی از روده بزرگ می شود، ممکن است در بیماری کرون تمام لایه های روده ملتهب و زخم شوند. همچنین، التهاب در بیماری کرون تمام قسمت روده وجود دارد اما در کولیت اولسراتیو فقط در روده بزرگ ظاهر می شود. روده های بیمار کرون می تواند دارای بخش های سالم طبیعی در بین قسمت های بیمار باشد، در حالی که در کولیت اولسراتیو آسیب به صورت مداوم بروز پیدا می کند.
داشتن یک سیستم پشتیبانی که علائم و اطلاعات کرون را بررسی کند از اهمیت ویژه ای برخوردار است. IBD Healthline یک برنامه رایگان برای افراد مبتلا به تشخیص کرون است. برنامه در AppStore و Google Play موجود است.
تشخیص بیماری کرون
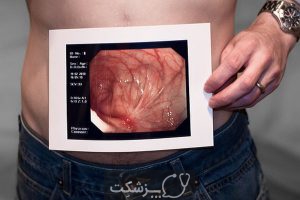
پزشک در مورد هرگونه علائم و از فرد سؤال خواهد کرد و معاینه فیزیکی را انجام می دهد.
وی برای تشخیص بهتر ممکن است آزمایش های زیر را تجویز کند:
- بیوپسی
- آندوسکوپی
- کولونوسکوپی
- سیگموئیدوسکوپی
- آزمایش مدفوع و خون
- سی تی اسکن یا پرتونگاری باریم برای بررسی تغییرات داخل روده
عوارض بیماری کرون
بیماری کرون ممکن است منجر به یک یا چند مورد از عوارض زیر شود:
انسداد روده
کرون بر ضخامت دیواره روده تأثیر می گذارد. با گذشت زمان قسمت هایی از روده را زخم و یا مسدود می کند.
زخم ها
التهاب مزمن می تواند منجر به زخم های باز در هر نقطه از دستگاه گوارش، از جمله دهان و مقعد، و در ناحیه تناسلی شود.
شکاف مقعد
یک پارگی کوچک در بافت است که به مقعد یا در پوست اطراف مقعد بوجود می آید و می تواند عفونت ایجاد کند. اغلب با درد در هنگام دفع همراه است و ممکن است منجر به یک فیستول دورانی شود.
سرطان روده بزرگ
ابتلا به بیماری کرون که بر روده بزرگ تأثیر می گذارد، خطر ابتلا به سرطان روده بزرگ را افزایش می دهد. دستورالعمل های عمومی غربالگری سرطان روده بزرگ برای افراد فاقد بیماری کرون، هر 10 سال یکبار از 50 سالگی، انجام کولونوسکوپی می یاشد.
فیستول ها
گاهی اوقات زخم ها می توانند به طور کامل از طریق دیواره روده انتسار یافته و یک فیستول (یک ارتباط غیر طبیعی بین قسمت های مختلف بدن) ایجاد کنند. فیستول ها می توانند بین روده و پوست یا بین روده و اندام دیگر ایجاد شوند. فیستول های اطراف یا اطراف ناحیه مقعد (دورانی) شایع ترین نوع هستند. هنگامی که فیستول در شکم ایجاد می شود، مواد غذایی ممکن است مناطقی از روده را که برای جذب ضروری هستند، دور بزنند. حتی این امکان وجود دارد که فیستول بین حلقههای روده، مثانه یا مهبل یا خارج از پوست ایجاد شود. در بعضی موارد ممکن است یک فیستول آلوده شده و آبسه را تشکیل دهد که در صورت عدم درمان می تواند خطر جدی داشته باشد.
خطرات دارویی
برخی از داروهای بیماری کرون که با مسدود کردن عملکرد سیستم ایمنی بدن عمل می کنند، با خطر اندکی از ابتلا به سرطان هایی مانند لنفوم و سرطان های پوستی همراه هستند. آن ها همچنین خطر ابتلا به عفونت را افزایش می دهند. کورتیکواستروئیدها می توانند باعث افزایش خطر پوکی استخوان، شکستگی استخوان، آب مروارید، گلوکوم، دیابت و فشار خون بالا شوند.
سایر مشکلات بهداشتی
بیماری کرون می تواند باعث ایجاد مشکلاتی در سایر قسمت های بدن شود. از جمله این مشکلات می توان به کم خونی، اختلالات پوستی، پوکی استخوان، آرتروز و کیسه صفرا یا بیماری کبد اشاره کرد. سوء تغذیه، اسهال، درد شکم و گرفتگی غذا باعث اختلال در هضم و جذب مواد غذایی می شود. ایجاد کم خونی به دلیل کمبود آهن یا ویتامین B-12 ناشی بیماری کرون رایج است.
رژیم غذایی و بیماری کرون
بیشتر بیماران مبتلا به آن می گویند که غذاهای زیر می توانند اسهال و یا انسداد را افزایش دهند:
- الکل
- دانه های بزرگ
- محصولات لبنی
- غذاهای ادویه دار
- دانه های بزرگ یا سبوس موجود در نان
درمان بیماری کرون
هیچ درمانی برای بیماری کرون وجود ندارد، هدف از این کار، کنترل التهاب، اصلاح مشکلات تغذیه ای و تسکین علائم است.
درمان بیماری کرون به عوامل زیر بستگی دارد:
- عوارض
- شدت بیماری
- مکان ملتهب شده
- پاسخ بیمار به درمان قبلی التهاب
بعضی از افراد بدون هیچ علامتی می توانند دوره های طولانی و حتی سالیانه این بیماری را داشته باشند. از آنجا که دوره های بهبودی بسیار متفاوت است، نمی توان پیش بینی کرد که دوره بهبودی چه مدت می گذرد.
عمل جراحی برای کرون
اکثر بیماران مبتلا به بیماری کرون ممکن است در مقطعی از بیماری به عمل جراحی نیاز داشته باشند.
جراحی می تواند علائمی را که به داروها پاسخ نمی دهند را ازبین ببرد. التهاب غالباً به ناحیه بعدی که قسمت آسیب دیده روده برداشته می شود، باز می گردد. برخی از بیماران مبتلا به این بیماری ممکن است در طول زندگی به بیش از یک عمل جراحی نیاز داشته باشند. در بعضی موارد، یک کلکتومی لازم است که در آن کل روده بزرگ برداشته می شود.
جراح در مقابل دیواره شکم یک شکاف کوچک انجام می دهد و نوک ایلئوم به سطح پوست آورده می شود تا شکافی به نام استوما تشکیل شود. از این دهانه مدفوع از بدن خارج می شود. در این شرایط بیمار می تواند زندگی عادی خود را ادامه دهد. اگر جراح بتواند بخش ملتهب روده را برداشته و مجدداً روده را به هم وصل كند، نیازی به استوما نیست.
پزشک باید جراحی را بسیار با دقت در نظر بگیرند. چون برای همه مناسب نیست. بیمار باید در نظر داشته باشد که پس از عمل، بیماری عود کند و دوباره برگردد. براساس آمار موسسه ملی دیابت و گوارش و بیماری های کلیوی ایالات متحده، تخمین زده می شود 60 درصد از مبتلایان به این بیماری در طی 20 سال پس از تشخیص خود به جراحی نیاز پیدا می کنند.
عوارض بعد از جراحی کرون
محققان تخمین می زنند که یک سوم افرادی که تحت عمل جراحی بیماری کرون قرار دارند عوارض بعد از عمل را تجربه می کنند. اگر فرد دچار جراحی اضطراری شود، در معرض خطر عوارض بیشتری قرار دارد، زیرا ممکن است بدن از قبل به عفونت، کمبود آب بدن و کم خونی مبتلا شده باشد.
عوارض شدیدتر این بیماری شامل موارد زیر است:
نشت آناستوموتیک، ناحیه ای که پزشکان دو بخش روده را به هم می دوزند به آناستوموز معروف است. اگر تکه های روده به درستی با هم ادغام نشوند، این ناحیه در معرض خطر نشت محتوای روده است و می تواند باعث عفونت و شدت بیماری شود.
عفونت محل جراحی، عفونت در دستگاه گوارش یا شکم می تواند باعث درد، تورم، تب و بسیاری از علائم دیگر شود.
خون ریزی، خون ریزی به خصوص در هنگام آناستوموز یکی دیگر از عوارض احتمالی عمل جراحی بیماری کرون است. کم خونی می تواند توانایی بدن در بهبودی را مختل کند و خطرناک باشد.
سایر عوارض مرتبط با جراحی بیماری کرون عبارتند از،
- ذات الریه
- جای زخم
- کم خونی
- سوء تغذیه
- سوزش پوست
- آسیب به سازه های اطراف
پزشکان اغلب توصیه می کنند قبل از عمل، بیمار مصرف داروها را کاهش دهند تا خطرات بروز عوارض کاهش یابند.
طول دوره بهبودی بستگی به نوع جراحی و سلامت کلی فرد قبل از عمل دارد.
هرچه جراحی تهاجمی تر و طولانی تر باشد، مدت زمان بهبودی بیشتر طول می کشد. بعضی اوقات، پزشکان از طریق تغذیه تزریقی یا TPN، مواد غذایی دریافت می کنند. این امر به این دلیل است که روده پس از عمل به استراحت و بهبودی نیاز دارد. بعد از زمان بهبودی، فرد اغلب با رژیم غذایی مایع یا کم فیبر که هضم آن آسان است، می تواند تغذیه خود را شروع کند.