نارسایی قلبی سمت چپ زمانی رخ می دهد که بطن چپ قلب نتواند به اندازه کافی خون را به بقیه بدن پمپاژ کند. این نارسایی شایع ترین نوع نارسایی قلبی است و با افزایش سن افراد به طور فزاینده ای رایج می شود. وقتی سمت چپ قلب به درستی کار نمیکند، جریان خون در کل بدن کاهش مییابد و پشتیبانگیری از خون در سیاهرگهای ریوی وجود دارد که باعث مشکلات تنفسی، خستگی میشود و در صورت عدم درمان، در نهایت میتواند باعث شود.
انواع نارسایی قلبی سمت چپ
نارسایی قلبی سمت چپ را می توان بیشتر به دو گروه طبقه بندی کرد. دو زیرگروه رایج عبارتند از:
نارسایی سیستولیک با کاهش کسر جهشی (HFrEF): نارسایی سیستولیک زمانی اتفاق میافتد که بطن چپ نمیتواند به اندازه کافی منقبض شود تا خون به طور طبیعی در سراسر بدن گردش کند، که بدن را از عرضه طبیعی خون محروم میکند. همانطور که بطن چپ برای جبران سختتر پمپاژ میکند، ضعیفتر و نازکتر میشود. در نتیجه، خون به سمت عقب در اندامها جریان مییابد و باعث تجمع مایع در ریهها و/یا تورم در سایر قسمتهای بدن میشود. کسر جهشی درصدی از خونی است که بطن چپ با هر انقباض یا ضربان قلب قادر به پمپاژ آن است. در نارسایی قلبی سمت چپ با کاهش کسر جهشی، بطن چپ ضعیف میشود و قادر به انقباض کافی برای فشار خون به بقیه بدن نیست.
نارسایی دیاستولیک قلب با کسر جهشی حفظ شده (HFpEF): نارسایی دیاستولیک قلب زمانی رخ میدهد که بطن چپ سفت یا ضخیم شده باشد و نتواند محفظه پایین سمت چپ قلب را به درستی پر کند، که این امر باعث کاهش مقدار خون پمپاژ شده به سمت بطن میشود. بدن با گذشت زمان، این امر باعث تجمع خون در داخل دهلیز چپ و سپس در ریه ها می شود که منجر به احتقان مایعات و علائم نارسایی قلبی می شود. در نارسایی قلبی سمت چپ با کسر جهشی حفظ شده، بطن چپ سفت شده و توانایی خود را برای شل شدن و پر شدن با خون غنی از اکسیژن که از ریه ها می آید از دست می دهد.
علائم
در ابتدا، علائم نارسایی قلبی سمت چپ می تواند مورد توجه قرار نگیرد، اما با گذشت زمان بدتر می شود. مراجعه به پزشک برای معاینات منظم برای تشخیص و درمان زودهنگام برای مدیریت علائم و نشانه های نارسایی قلبی مهم است. اگر این وضعیت کنترل نشود، می تواند عوارضی از جمله بیماری کلیوی و یا کبدی و حمله قلبی ایجاد کند. علائم نارسایی قلبی سمت چپ ممکن است شامل موارد زیر باشد:
- خستگی و ضعف
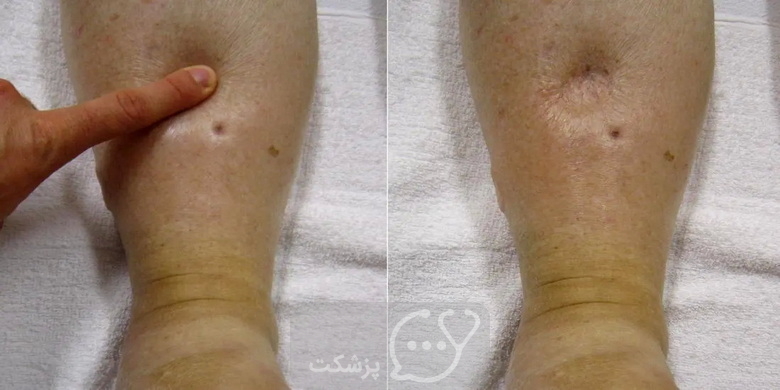
- تورم پا یا ساق پا (ادم)
- سرفه یا خس خس سینه مداوم
- بیدار شدن در نارسایی قلبیطول شب با مشکل تنفسی
- تنگی نفس، به خصوص هنگام ورزش یا دراز کشیدن
علت
نارسایی سمت چپ قلب به دلیل برخی بیماری ایجاد می شود که عضله بطن چپ را ضعیف یا سفت می کند، یا جریان خون را از طریق بطن چپ مسدود یا بیش از حد بار می کند. شایع ترین علل نارسایی قلبی سمت چپ عبارتند از:
- فشار خون بالا
- بیماری عروق کرونر و حملات قلبی
- بیماری دریچه قلب، به ویژه تنگی آئورت و نارسایی میترال
سایر علل برجسته نارسایی سمت چپ قلب عبارتند از: عفونت های درگیر عضله قلب (مانند ویروس ها و بیماری لایم )، بیماری تیروئید، بیماری کلیوی، بیماری خود ایمنی مانند لوپوس، اعتیاد به الکل، آپنه خواب و تاکی کاردی طولانی مدت (ضربان قلب سریع).
حدود 6.2 میلیون بزرگسال در ایالات متحده به نارسایی قلبی مبتلا هستند.
عوامل خطر
عوامل خطر نارسایی قلبی سمت چپ می تواند شامل موارد زیر باشد:
- لخته شدن خون: لخته شدن در ریه ها می تواند باعث نارسایی سمت چپ قلب شود.
- جنسیت: مردان بیشتر در معرض خطر ابتلا به نارسایی قلبی سمت چپ هستند.
- میوکاردیت: این وضعیت زمانی رخ می دهد که یک ویروس باعث التهاب قلب شود.
- حمله قلبی قبلی: آسیب به عضله قلب ممکن است بر توانایی آن در پمپاژ موثر خون تأثیر بگذارد.
- نژاد: مردان آفریقایی-آمریکایی بیش از سایرین در معرض خطر ابتلا به نارسایی قلبی سمت چپ هستند.
- برخی از داروهای شیمی درمانی و دیابت: برخی داروها خطر نارسایی قلبی سمت چپ را افزایش می دهند.
- نقایص مادرزادی قلب: نقص ساختاری قلب ممکن است از گردش خون مناسب از قلب جلوگیری کند.
- سن: مردان بین 50 تا 70 ساله اگر قبلاً دچار حمله قلبی شده باشند اغلب نارسایی قلبی سمت چپ را تجربه می کنند.
- تنگی آئورت: هنگامی که دهانه دریچه آئورت باریک می شود، جریان خون را کند می کند و قلب را ضعیف می کند.
- کاردیومیوپاتی: وراثت می تواند باعث ایجاد چندین نوع از این بیماری شود که می تواند قلب را ضعیف کند یا آسیب برساند.
- بیماری های مزمن: دیابت، اچ آی وی، پرکاری تیروئید، کم کاری تیروئید، یا تجمع آهن یا پروتئین می تواند منجر به نارسایی قلبی سمت چپ شود.
- ضربان قلب نامنظم: ریتم غیرطبیعی قلب، به خصوص اگر بسیار مکرر و سریع باشد، می تواند عضله قلب را ضعیف کند.
- انقباض پریکارد: التهاب باعث می شود پریکارد (کیسه ای که قلب را می پوشاند) زخم، ضخیم و سفت شود.
- بیماری دریچه ای قلب: آسیب یا نقص در یکی از چهار دریچه قلب می تواند از پمپاژ موثر خون توسط قلب جلوگیری کند.
- عفونت ویروسی: برخی عفونت های ویروسی می توانند به عضله قلب آسیب برسانند.
تشخیص
ارائه دهنده مراقبت های بهداشتی شما سابقه پزشکی و گزارش علائم را می گیرد و معاینه فیزیکی انجام می دهد. اگر نارسایی قلبی سمت چپ دارید، پزشک ممکن است برخی از موارد زیر را در معاینه فیزیکی رعایت کند :
- شکم متورم
- فشار خون پایین
- ضربان قلب سریع
- صداهای غیر طبیعی قلب
- تورم در پاها یا ساق پاها
- ورید ژوگولار متسع شده
- کاهش صداهای ریه یا غیر طبیعی بودن آن
اگر پزشک شما مشکوک به نارسایی قلبی سمت چپ باشد، ممکن است تمام یا برخی از آزمایشهای زیر را برای تأیید تشخیص تجویز کند:
- تست اضطراب
- اکوکاردیوگرافی
- کاتتریزاسیون قلبی
- الکتروکاردیوگرام (EKG)
- آنژیوگرافی عروق کرونر
- اشعه ایکس، تصویربرداری رزونانس مغناطیسی (MRI)، یا توموگرافی کامپیوتری (CT) اسکن برای کمک به تعیین اندازه قلب و غیره.
- آزمایشات خون: پپتید ناتریورتیک مغز (BNP) یا NT-proBNP، تروپونین، شمارش کامل خون (CBC)، پانل متابولیک پایه (BMP)، تست های عملکرد کبد
آنژیوگرافی عروق کرونر و کاتتریزاسیون قلب
آنژیوگرافی عروق کرونر و کاتتریزاسیون قلب دو روش تشخیصی هستند که اغلب برای شناسایی مشکلات قلب استفاده می شوند. این یک روش جراحی است که شامل یک برش کوچک در کشاله ران، بازو یا گردن و در یک رگ خونی بزرگ است. یک کاتتر از طریق رگ خونی، از طریق برش، به قلب تغذیه می شود.
بخش آنژیوگرافی کرونری این روش شامل تجویز رنگ کنتراست (از طریق کاتتر و داخل رگ خونی) است. بعد از اینکه رنگ کنتراست به شما داده شد، ارائهدهنده مراقبتهای بهداشتی میتواند عکسبرداری با اشعه ایکس بگیرد که به آنها اجازه میدهد تا ببینند رنگ به کجا میرود و جریان آن را در رگهای خونی و قلب مشاهده کند. این برای شناسایی هرگونه انسداد مفید است.
کارهای دیگر را می توان از طریق کاتتریزاسیون قلبی انجام داد. نمونهبرداری از بافت، میتوان برای باز کردن انسداد استنتها قرار داد و فشار جریان خون در قلب را اندازهگیری کرد.
این آزمایشها روشهای تهاجمی هستند و معمولاً میتوانند در یک روز جراحی انجام شوند. بسته به محل ایجاد برش و آنچه در طول عمل انجام می شود، ممکن است لازم باشد پس از کاتتریزاسیون قلبی برای مدتی صاف دراز بکشید. شما باید دستورالعمل های پزشک یا پرستار خود را دقیقاً در طول دوره نقاهت دنبال کنید.
درمان
پیشنهـاد متخصص
بیش از ۳۲۱ نفر برای این مطلب با متخصصان زیر گفتگو کرده اند!
اگر نارسایی قلبی سمت چپ برای شما تشخیص داده شود، ارائهدهنده مراقبتهای بهداشتی شما بسیاری از موارد را قبل از ایجاد یک رژیم درمانی با کمک شما در نظر میگیرد. عواملی که معمولاً در نظر گرفته می شوند شامل علت زمینه ای نارسایی قلبی شما (اگر بتوان آن را شناسایی کرد)، سبک زندگی و شدت بیماری شما هستند.
تغییرات سبک زندگی مانند اصلاح رژیم غذایی، کاهش مصرف سدیم، افزایش یا تغییر سطح ورزش و کاهش استرس اغلب توصیه می شود. همچنین توصیه می شود که افراد مبتلا به نارسایی قلبی از مصرف الکل، سیگار و داروهای تفریحی اجتناب کنند. علاوه بر این، درمان های زیر ممکن است در مدیریت نارسایی سمت چپ قلب استفاده شود:
- دیگوکسین (فقط در موارد شدید)
- دیورتیک ها برای کاهش ادم و مایع اضافی
- داروهایی به نام اینوتروپ که بر نحوه انقباض قلب تأثیر می گذارند.
- داروهای فشار خون بالا (معمولاً مهارکننده های ACE یا مسدود کننده های بتا)
- ژاردیانس (امپاگلیفلوزین)، یک داروی ضد دیابت که برای درمان بیماری های قلبی عروقی نیز استفاده می شود.
روش های جراحی
بسته به شرایط دقیق شما و آنچه که منجر به نارسایی قلبی شده است، برخی از روش های جراحی می توانند در درمان این نوع نارسایی قلبی مفید باشند، از جمله:
دستگاه کمکی بطن چپ (LVAD) یک پمپ مکانیکی است که توسط باتری کار میکند و از طریق جراحی قلب باز کاشته میشود. انواع مختلفی وجود دارد، اما همه آنها دارای چهار قسمت مختلف هستند، از جمله پمپی که در راس قلب قرار می گیرد تا خون را دریافت کند، لوله ای که خون را از دستگاه به آئورت می رساند، خط محرکه ای که پمپ را به سیستم متصل می کند. کنترلر (خط رانش از پمپ از طریق پوست شکم شما و به کنترل کننده سیستم می رود)، و یک کنترل کننده سیستم که یک کامپیوتر است و خارج از بدن شما باقی می ماند.
پیوند قلب: پیوند قلب ممکن است گزینه ای برای تعداد کمی از افرادی باشد که از نارسایی شدید بطن چپ رنج می برند. قلب اهداکننده محدودی در دسترس است، با این حال، و از آنجایی که بسیاری از افرادی که از نارسایی قلب چپ رنج میبرند، مسن هستند و مشکلات سلامتی دیگری دارند، ممکن است کاندیدای دریافت قلب اهداکننده نباشند.
پیش آگهی
نارسایی سمت چپ قلب معمولاً درمان نمیشود، اما کیفیت زندگی شما را بهبود میبخشد، وضعیت را از بدتر شدن حفظ میکند و متعاقباً عمر را طولانی میکند. در سال 2008، میزان مرگ و میر ناشی از نارسایی قلبی 18.2 در هر 100000 مرد و 15.8 در هر 100000 زن بود. موارد زیادی در پیش آگهی شما نقش دارند که شامل شدت بیماری در هنگام تشخیص همراه با جنسیت، سن و پیروی از رژیم درمانی شما می شود.
پیدا کردن یک پزشک متخصص در این بیماری و توجه به نیازهای شما بهترین پیش آگهی را به شما می دهد و همچنین به شما کمک می کند تا با شرایط خود کنار بیایید. هر بیماری که شما را از شرکت در فعالیت های روزانه باز می دارد، می تواند منجر به افسردگی شود، بنابراین بسیار مهم است که درباره احساس غم و اندوه با ارائه دهنده مراقبت های بهداشتی خود صحبت کنید. رعایت رژیم های درمانی به شما کمک می کند تا توانایی خود را برای شرکت در فعالیت هایی که می خواهید به حداکثر برسانید و از بدتر شدن وضعیت خود جلوگیری کنید.
یک سیستم حمایتی خوب متشکل از خانواده و دوستان می تواند برای کمک به شما برای مقابله با نارسایی قلبی سمت چپ حیاتی باشد.
سخن آخر
این اختلال یک بیماری قلبی است که در آن عضله سمت چپ قلب کاهش می یابد و پمپ به بدن کار نمی کند. همچنین نارسایی قلبی سمت چپ نه به عنوان یک بیماری، بلکه یک فرآیند تعریف می شود. نارسایی سمت چپ قلب زمانی رخ می دهد که بطن چپ، منبع اصلی نیروی پمپاژ قلب، به تدریج ضعیف شود. وقتی این اتفاق میافتد، قلب نمیتواند خون غنی از اکسیژن را از ریهها به دهلیز چپ قلب، به بطن چپ و از طریق بدن پمپ کند و قلب مجبور است سختتر کار کند.

![[doctor_data type='name']](https://pezeshket.com/wp-content/uploads/2025/11/b3791dfc-c410-4e53-8719-06f2e7fca5a7.webp)