سندرم استیونز جانسون نوعی اختلال نادر و جدی در پوست و غشاهای مخاطی شماست. غشای مخاطی یک لایه نرم بافت است که سیستم گوارشی را از دهان به مقعد و همچنین دستگاه تناسلی (اندام های تولید مثل) و چشم ها را می پوشاند. سندرم استیونز جانسون معمولاً در اثر واکنش منفی غیرقابل پیش بینی به برخی داروها ایجاد می شود.
همچنین گاهی اوقات می تواند در اثر عفونت ایجاد شود. سندرم استیونز جانسون غالباً با علائم شبه آنفلوانزا شروع می شود و به دنبال آن یک ضایعات پوستی قرمز ایجاد شده که تاول می زند. سپس لایه بالایی پوست آسیب دیده، از بین می رود و بعد بهبود می یابد. در صورت ابتلا به سندرم استیونز جانسون فورا باید به پزشک مراجعه کنید. معمولاً شما در بیمارستان بستری می شوید.
درمان روی از بین بردن علت اصلی، کنترل علائم و کاهش عوارض تمرکز دارد. بهبودی بعد از سندرم استیونز-جانسون بسته به شدت و وضعیت شما می تواند هفته ها تا ماه ها طول بکشد. اگر بیماری ناشی از مصرف دارو باشد، باید از مصرف آن برای همیشه، خودداری کنید.
علائم سندرم استیونز جانسون
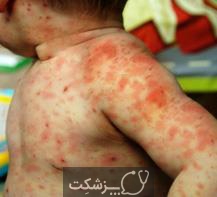
علائم سندرم استیون جانسون شامل موارد زیر است:
- تب
- درد بیش از حد پوست
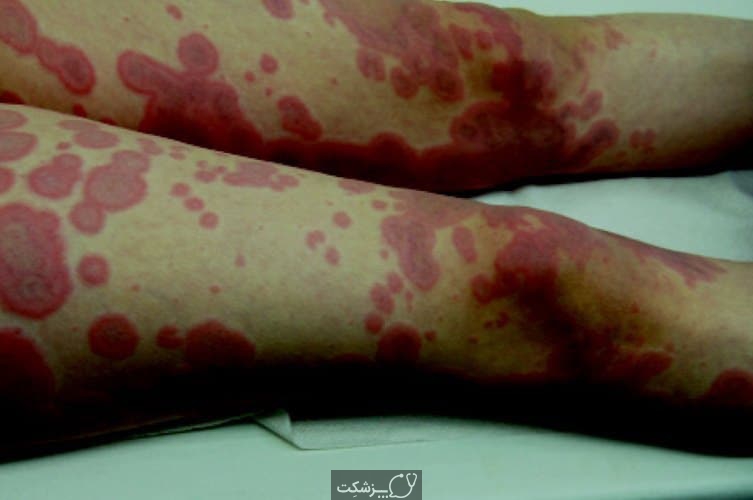
- بثورات پوستی قرمز یا بنفش
- تاول های روی پوست و غشاهای مخاطی دهان، بینی، چشم و دستگاه تناسلی
- ریزش پوست تاول ها پس از چند روز
- دهان و گلو درد
- خستگی
- سرفه کردن
- سوزش چشم
بیشتر بخوانید:
آیا دکتر پوست آنلاین میتواند دارو تجویز کند؟
علت سندرم استیونز جانسون
سندرم استیونز- جانسون یک واکنش نادر و غیرقابل پیش بینی است. ممکن است پزشکتان نتواند علت دقیق آن را تشخیص دهد. معمولاً این بیماری توسط یک دارو یا عفونت ایجاد می شود. واکنش به دارو شاید هنگام استفاده از آن یا تا دو هفته پس از قطع مصرف دارو شروع شود.
در کودکان، سندرم استیونز- جانسون معمولاً توسط یک عفونت ویروسی ایجاد می شود، مانند:
- اوریون
- آنفولانزا
- ویروس تبخال عامل زخم سرما
- ویروس اپستین بار عامل تب غدد
داروها و علل درمانی
داروهایی که می توانند باعث سندرم استیونز جانسون شوند، عبارتند از:
- داروهای ضد نقرس، مانند آلوپورینول
- در صورت انجام پرتودرمانی، ضد تشنج و ضد فشار خون
- داروهای ضد درد مانند استامینوفن، ایبوپروفن و ناپروکسن سدیم
- داروهایی برای مقابله با عفونت، مانند پنی سیلین
- کلاس “oxicam” داروهای ضد التهابی (از جمله ملوکسیکام و پیروکسی کام)
- سولفامتوکازول و سایر آنتی بیوتیک های سولفات
علل عفونی
برخی عفونت ها که می توانند باعث سندرم استیونز جانسون شوند، عبارتند از:
- ویروس تبخال (تبخال یا هرپس زوستر)
- ذات الریه
- اچ آی وی
- هپاتیت A
بیشتر بخوانید:
چطور اگزما را با مشاوره آنلاین درمان کنیم؟
پیشنهـاد متخصص
بیش از ۳۲۱ نفر برای این مطلب با متخصصان زیر گفتگو کرده اند!
آیا پروبیوتیک ها برای اگزما موثرند؟
عوامل خطر سندرم استیونز جانسون
عواملی که خطر ابتلا به سندرم استیونز جانسون را افزایش می دهد، عبارتند از:
عفونت HIV
در بین مبتلایان به HIV، شیوع سندرم استیونز جانسون تقریباً 100 برابر بیشتر از جمعیت عمومی است.
سیستم ایمنی ضعیف
اگر سیستم دفاعی بدن شما ضعیف باشد، ممکن است خطر ابتلا به سندرم استیونز- جانسون افزایش یابد. سیستم ایمنی بدن شما می تواند تحت تأثیر پیوند اعضاء، HIV / AIDS و بیماری های خود ایمنی ضعیف شود.
سابقه سندرم استیونز جانسون
اگر بیماری شما ناشی از مصرف دارو باشد، در صورت استفاده مجدد از دارو احتمال دارد بیماری برگردد.
سابقه خانوادگی سندرم استیونز جانسون
اگر یکی از اعضای خانواده نسبی شما مبتلا به سندرم استیونز- جانسون یا بیماری مرتبط با آن به نام نکرولیز اپیدرمی سمی باشد، ممکن است شما مستعد به ابتلا به بیماری باشید.
ژن HLA- B 1502
اگر ژنی به نام HLA- B 1502 دارید و داروهای خاصی را برای تشنج، نقرس یا بیماری روانی مصرف می کنید، احتمال ابتلا شما به سندرم استیون- جانسون زیاد می باشد.
بیشتر بخوانید:
فواید ویتامین E برای پوست و مو
عوارض سندرم استیونز جانسون
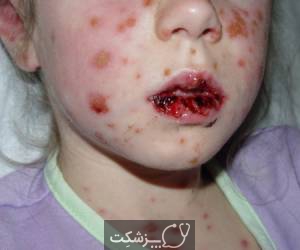
از آنجا که سندرم استیونز جانسون به شدت بر روی پوست و غشاهای مخاطی تأثیر می گذارد، می تواند تعدادی از عوارض را ایجاد کند که عبارتند از:
مشکلات مربوط به اندام های داخلی
اندام ها می توانند ملتهب شوند. به عنوان مثال، ریه ها (ذات الریه)، قلب (میوکاردیت)، کلیه ها (نفریت) یا کبد (هپاتیت) و مری (تنگی اگزوفاژ) ممکن است تنگ و زخم شوند. مشکلات اندام های جنسی مانند تنگی واژن و زخم شدن آلت تناسلی نیز از عوارض احتمالی سندرم استیونز- جانسون است.
عفونت ثانویه پوست (سلولیت)
که می تواند منجر به مشکلات جدی دیگری مانند مسمومیت با خون (سپسیس) شود.
عفونت خون (سپسیس)
باکتری های ناشی از یک عفونت وارد جریان خون شده و در بدن منتشر می شود. سپسیس یک وضعیتی است که به سرعت پیشرفت کند خطرناک است و می تواند باعث شوک و نارسایی اعضای بدن شود.
مشکلات چشم
بثورات ناشی از سندرم استیونز- جانسون می تواند منجر به التهاب در چشم شود. در موارد خفیف، جوش ها باعث سوزش و خشکی چشم می شود. اما در موارد شدید، می تواند منجر به آسیب دیدگی و زخم بیشتر آن ها گردد. حتی باعث اختلال در بینایی و به ندرت کوری خواهد شد.
درگیری ریه
سندرم استیونز-جانسون ممکن است منجر به نارسایی حاد تنفسی شود.
آسیب دائمی پوست
پوست همزمان با پیشرفت سندرم استیونز-جانسون، ممکن است برجستگی و رنگ غیر طبیعی داشته باشد. حتی شاید باعث زخم های پوستی و ریزش مو شما شود، و ممکن است ناخن ها به طور طبیعی رشد نکند.
بیشتر بخوانید:
انواع ویتامین برای جوانسازی پوست
پیشگیری از سندرم استیونز جانسون
قبل از مصرف داروهای خاص، آزمایش ژنتیکی بدهید. اگر یکبار به این بیماری مبتلا شده اید، از مصرف داروهای ایجاد کننده آن خودداری کنید. در صورت بازگشت بیماری، معمولاً شدیدتر از بار اول خواهد بود و می تواند کشنده باشد. اعضای خانواده شما بهتر است از مصرف این دارو جلوگیری کنند زیرا برخی از اشکال این بیماری جنبه ژنتیکی دارد.
بیشتر بخوانید:
لایه برداری شیمیایی پوست چیست؟
تشخیص سندرم استیونز جانسون

آزمایشات و روش های مورد استفاده برای تشخیص سندرم استیونز-جانسون شامل موارد زیر است:
معاینه بدنی
پزشکتان اغلب می توانند براساس سوابق پزشکی و معاینه بدنی، سندرم استیونس- جانسون را تشخیص دهند.
بیوپسی
پزشکتان شاید برای تأیید و یا رد دلایل احتمالی دیگر، از پوست شما یک نمونه برای آزمایشگاه (بیوپسی) تهیه کند.
تصویربرداری
بسته به علائم، پزشکتان ممکن است شما را تحت معاینه اشعه ایکس قفسه سینه قرار دهد تا از نظر ابتلا به پنومونی بررسی لازم را انجام دهد.
آزمایش خون
برای تأیید عفونت یا رد دلایل احتمالی دیگر استفاده می شوند.
درمان سندرم استیونز جانسون

سندرم استیونز-جانسون اغلب نیاز به بستری شدن در بخش مراقبت های ویژه یا سوختگی دارد.
قطع داروهای غیر ضروری
اولین و مهمترین قدم برای درمان سندرم استیونس-جانسون قطع داروهایی است که ممکن است باعث ایجاد بیماری شوند. اولین کاری که پزشک انجام خواهند داد، متوقف کردن دارو یا معالجه عفونتی است که شما را بیمار کرده است. برای تعیین اینکه چه داروی باعث ایجاد مشکل شود، پزشک ممکن است توصیه کند که تمام داروهای غیر ضروری را متوقف کنید.
آن ها همچنین سعی می کنند علائم شما را تسکین دهند، از عفونت ها جلوگیری کنند و از بهبودی شما پشتیبانی کنند.
مراقبت های حمایتی
مراقبت های حمایتی که در هنگام بستری در بیمارستان دریافت می کنید شامل موارد زیر است:
جایگزینی و تغذیه مایعات
چون ریزش پوست می تواند باعث از کاهش قابل توجهی مایعات بدن شما شود، جایگزینی مایعات بخش مهمی از روند درمانی شما است.
مایعات و مواد مغذی را دریافت می کنید. بدن شما نیاز به آبرسانی دارد و پوست شما برای بازسازی نیاز به پروتئین دارد. احتمالاً در ابتدا مایعات را از یک تزریق وریدی دریافت می کنید، سپس از طریق لولهای (لوله نازوگاستریک) که از طریق بینی به معده شما می رود تغذیه صورت می گیرد.
مراقبت از زخم
کمپرس های خنک و یخ به بهبودی و تسکین تاول ها کمک می کند. تیم مراقبت های بهداشتی هرگونه پوست مرده را به آرامی از بین می برند و آن را پانسمان می کنند.
مراقبت از چشم
تیم مراقبت شما چشم شما را تمیز می کند و از قطره ها و کرم های مخصوص استفاده می کند تا خشک نشود. شما ممکن است به یک چشم پزشک احتیاج داشته باشید. شما امکان دارد 2 تا 4 هفته در بیمارستان بستری شوید. زمان بهبودی از بیماری طول می کشد.
گاهی اوقات سندرم استیونز- جانسون دارای علائمی است که سال ها بعد از بهبودی شما ظاهر می شود، از جمله:
- زخم هایی پوستی
- خشکی چشم که در نور روشن آسیب می بینند.
- مشکل بینایی
- عفونت در لثه یا دهان
- مشکلات ریه مانند برونشیت، که باعث سرفه بد و تنفس می شود.
داروها
داروهای مورد استفاده در درمان سندرم استیونز-جانسون شامل موارد زیر است:
- داروهای ضد درد برای کاهش ناراحتی ناشی از درد
- دارو برای کاهش التهاب چشم و غشاهای مخاطی (استروئیدهای موضعی)
- در صورت لزوم آنتی بیوتیک ها برای کنترل عفونت
حتی بسته به شدت بیماری، پزشکتان ممکن است سایر داروهای سیستمیک را از جمله استروئیدهای خوراکی، گلوبولین ایمنی و سایر داروهای مرتبط با ایمنی تجویز کند. اگر علت اصلی سندرم استیونز- جانسون درمان و واکنش پوست متوقف شود، ممکن است طی چند روز پوست جدید در ناحیه آسیب دیده رشد کند.
در موارد شدید، بهبودی کامل شاید چندین ماه طول بکشد.
سبک زندگی و داروهای خانگی
اگر به سندرم استیونز جانسون مبتلا شده اید، حتماً:
تشخیص دهید چه چیزی باعث بیماری شما شده است. اگر دارو باعث بیماری شده، نام آن و داروهای مرتبط را یاد بگیرید.
در صورت ابتلا به شرایط پزشکی و بیماری های دیگر به پزشکتان بگویید که سابقه سندرم استیونز جانسون را دارید. اگر واکنش ناشی از مصرف دارو بوده، به آن ها نام دارو بگویید.
آمادگی برای مراجعه به پزشک برای بیماری استیون جانسون
سندرم استیونز جانسون یک وضعیت اضطراری پزشکی است. اگر علائم آن را دارید فورا با پزشکتان تماس بگیرید، یا به اورژانس بروید.
هنگام رفتن به پیش دکتر کلیه داروهایی که در سه هفته گذشته مصرف کرده اید، از جمله نسخه های دارویی بدون نسخه را همراه خود داشته باشید.
سوالاتی که پزشک ممکن است بپرسد، شامل موارد زیر است:
- آیا اخیراً به بیماری آنفلوانزا مبتلا شده اید؟
- چه شرایط پزشکی دیگری دارید؟
- در سه هفته گذشته چه داروهایی مصرف کرده اید؟
زمانی که در بیمارستان بستری هستید، می توانید سوالاتی را از پزشکتان بپرسید، که عبارتند از:
- فکر می کنید چه عاملی باعث بیماری من شده است؟
- چگونه می توانم از برگشت واکنش جلوگیری کنم؟
- چه محدودیت هایی را باید رعایت کنم؟
- شرایط پزشکی دیگری دارم. چگونه می توانم آن ها را با هم مدیریت کنم؟
- چه مدت طول می کشد تا پوست من بهبود یابد؟
- آیا بیماری احتمال دارد آسیب جدی و دائمی برای من داشته باشد؟
![[doctor_data type='name']](https://pezeshket.com/wp-content/uploads/2025/11/45d4a1e8-4ed4-46e1-a8fd-a1784d3aaf63.webp)