درماتومیوزیت (Dermatomyositis) یک بیماری التهابی غیر شایع است که معمولاً با ضعف عضلانی و ضایعات پوستی ظاهر می شود. این بیماری مخصوص سن یا جنسیت خاصی نبوده و می تواند بزرگسالان و کودکان را مبتلا کند. در بزرگسالان، درماتومیوزیت معمولاً از اواخر دهه 40 تا اوایل دهه 60 زندگی فرد رخ می دهد. در کودکان، در بیشتر موارد این بیماری بین 5 تا 15 سالگی ظاهر خواهد شد. البته درماتومیوزیت بیشتر در مردان اتفاق میفتد. هیچ درمان مشخصی برای درماتومیوزیت وجود ندارد اما در زمان های خاصی ممکن است علائم بیماری بهبود یافته و بعد از مدتی مجدداً بروز پیدا کند. درمان می تواند ضایعات پوستی را از بین برده و تا حدی به بازیابی قدرت و عملکرد قبلی عضلات فرد مبتلا کمک کند.
علت درماتومیوزیت
علت بروز درماتومیوزیت ناشناخته است، اما این بیماری شباهت زیادی به اختلالات خود ایمنی که در آن سیستم ایمنی بدن به اشتباه به بافتهای بدن حمله می کند، دارد. در افراد مبتلا به درماتومیوزیت رگ های خونی کوچک موجود در بافت های عضلانی اولین قسمت هایی است که تحت تأثیر بیماری قرار خواهد گرفت. روند پیشرفت این بیماری به صورتی است که سلول های التهابی رگ های خونی را احاطه کرده و در نهایت منجر به از بین رفتن فیبرهای عضلانی می شوند.
علائم درماتومیوزیت
شایع ترین علائم بیماری درماتومیوزیت شامل موارد زیر می شود:
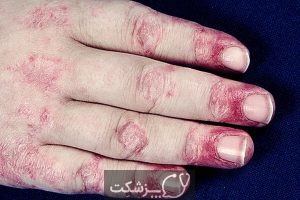
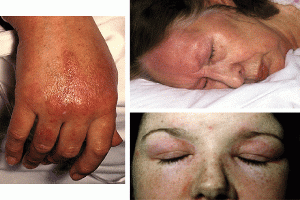
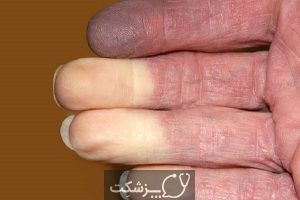
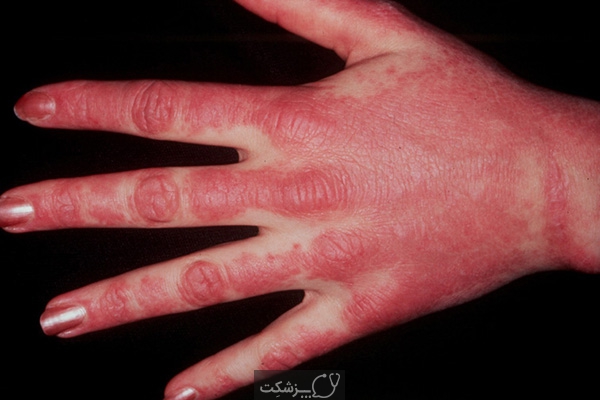
- تغییرات پوستی. ضایعات پوستی به رنگ قرمز یا بنفش بر روی پوست به وجود آمده و بیشتر در صورت و پلک ها و بر روی مچ پا ، آرنج، زانو ، قفسه سینه و کمر درگیر خواهد کرد. این ضایعات پوستی ممکن است در بعضی موارد خارش دار و حتی دردناک باشد. همانطور که گفته شد این ضایعات پوستی اولین علامت ابتلا به درماتومیوزیت است.
- ضعف عضلانی. ضعف عضلات پیشرونده از جمله علائمی است که عضلات میان تنه فرد مبتلا مانند عضلات باسن، ران ها ، شانه ها، بازوها و گردن فرد را تحت تأثیر قرار می دهد. این ضعف هر دو طرف چپ و راست بدن شما فرد را درگیر کرده و به مرور زمان شدت خواهد گرفت.
زمان مراجعه به پزشک
در صورتی که دچار ضعف عضلانی شده یا ضایعات پوستی بر روی بدن شما ظاهر شد، بهتر است برای تشخیص و درمان به پزشک مراجعه کنید.
عوارض درماتومیوزیت
عوارض جانبی احتمالی در نتیجه ابتلا به این بیماری شامل موارد زیر می شود:
- مشکلات بلع. اگر ماهیچه های مری شما تحت تأثیر بیماری قرار گرفته باشد، ممکن است در بلع (دیسفاژی) دچار مشکل شده و در نتیجه آن دچار کاهش وزن و سوء تغذیه شوید.
- پنومونی آسپیراسیون. بلعیدن مشکل همچنین می تواند باعث شود تا مواد غذایی یا مایعات از جمله بزاق وارد دستگاه تنفسی فرد مبتلا شود (آسپیراسیون).
- مشکلات تنفسی. اگر این بیماری بر روی عضلات قفسه سینه شما تأثیر بگذارد، ممکن است دچار مشکلات تنفسی مانند تنگی نفس شوید.
- توده های کلسیمی. با پیشرفت بیماری ممکن است توده های کلسیمی در داخل عضلات، پوست و بافت های همبند (calcinosis) به وجود بیاید. بروز این توده ها بیشتر در کودکان مبتلا به درماتومیوزیت شایع بوده و جزء اولین علائمی است که در اثر ابتلا به این بیماری ظاهر می شود.
بیماری های مرتبط
درماتومیوزیت ممکن است بروز بیماری های دیگر را در فرد افزایش دهد:
بیماری رینود (Raynaud’s phenomenon)
این بیماری باعث می شود تا انگشتان دست ، انگشتان پا، گونه ها، بینی و گوش های شما در هنگام قرار گرفتن در معرض سرما حالت رنگ پریده و یخ زده پیدا کند.
سایر بیماری های بافت همبند
برخی بیماری ها ممکن است علائم آن همراه با درماتومیوزیت ظاهر شده و علائم هر دو بیماری همپوشانی داشته باشد، از جمله:
- لوپوس
- اسکلرودرما
- آرتروز روماتوئید
- سندرم شوگرن
بیماری قلب و عروقی
- درماتومیوزیت می تواند باعث التهاب عضلات قلب (میوکاردیت) شود.
- علاوه بر این در تعداد کمی از افراد مبتلا به درماتومیوزیت، نارسایی احتقانی قلب و آریتمی قلبی به وجود می آید.
بیماری ریه
- بیماری بینابینی ریه می تواند همزمان با ابتلای فرد به درماتومیوزیت فرد را درگیر کند.
- بیماری ریه بینابینی به گروهی از اختلالات گفته می شود که باعث ایجاد جای زخم (فیبروز) بر روی بافت ریه شده و آن را سفت و غیرعادی می کنند.
- علائم و نشانه های این بیماری شامل سرفه های خشک و تنگی نفس می شود.
سرطان
درماتومیوزیت در بزرگسالان با افزایش احتمال ابتلا به سرطان به ویژه سرطان های دهانه رحم، ریه ها، لوزالمعده ، سینه ها، تخمدان ها و دستگاه گوارش مرتبط است. علاوه بر این خطر ابتلا به سرطان با افزایش سن فرد مبتلا افزایش می یابد. با وجود اینکه معمولاً علائم انواع سرطان، سه سال بعد از ابتلا به درماتومیوزیت ممکن است در فرد ظاهر شود. اما در بعضی از موارد فرد ممکن است بعد از ابتلا به سرطان دچار درماتومیوزیت شود.
تشخیص درماتومیوزیت
پزشک ممکن است برخی از آزمایش های زیر را برای تشخیص این عارضه تجویز کند:
- اشعه ایکس قفسه سینه. این آزمایش نوع آسیب وارد شده به ریه را تشخیص می دهد.
- تجزیه و تحلیل خون. آزمایش خون به پزشک اطلاع می دهد که آیا میزان آنزیم های عضلانی از قبیل کراتین کیناز (CK) و آلدولاز در خون افزایش داشته یا خیر. افزایش سطح CK و آلدولاز می تواند نشان دهنده آسیب عضلات باشد. آزمایش خون همچنین می تواند آنتی بادی های مرتبط با علائم مختلف پوستی را شناسایی کرده و علاوه بر این می تواند در تعیین بهترین دارو و درمان کمک کند.
- الکترومیوگرافی. در حین این آزمایش وضعیت فعالیت الکتریکی در حین آرامش یا انقباض عضله، اندازه گیری شده و تغییر در الگوی فعالیت الکتریکی می تواند بروز بیماری عضله را تأیید کند. علاوه بر این با الکترومیوگرافی پزشک می تواند تشخیص دهد که کدام ماهیچه ها تحت تأثیر بیماری قرار گرفته است.
- ام آر آی. در این شیوه تصویر برداری با استفاده از یک اسکنر تصاویر مقطعی از عضلات گرفته خواهد شد. این تصاویر با استفاده از میدان مغناطیسی و امواج رادیوی گرفته شده و بر خلاف بیوپسی عضلانی، MRI می تواند میزان بروز التهاب در منطقه بزرگی از ماهیچه را نشان دهد.
- بیوپسی پوست یا ماهیچه. برای انجام بیوپسی یک قطعه کوچک از پوست یا ماهیچه برای بررسی های آزمایشگاهی برداشته شده و به آزمایشگاه ارسال خواهد شد. نمونه پوستی یا عضلانی می تواند به تأیید تشخیص درماتومیوزیت کمک کرده و علاوه بر آن التهاب در عضلات یا سایر مشکلات مانند آسیب یا عفونت ها را نشان دهد. اگر بیوپسی پوستی صورت گرفته ابتلا به درماتومیوزیت را تأیید کند دیگر نیازی به انجام بیوپسی عضلانی نخواهد بود.
درمان درماتومیوزیت
می توان گفت که هیچ درمان مشخصی برای درماتومیوزیت وجود ندارد.
درمان می تواند باعث بهبود پوست و قدرت و عملکرد عضلات فرد مبتلا شود. نکته بسیار مهم در مورد درمان این بیماری این است که هرچه تشخیص سریع تر صورت گرفته و فرد تحت درمان قرار گیرد، درمان مؤثرتر خواهد بود.
پیشنهـاد متخصص
بیش از ۳۲۱ نفر برای این مطلب با متخصصان زیر گفتگو کرده اند!
- کورتیکواستروئیدها. داروهایی مانند پردنیزون می توانند در کنترل علائم پولی میوزیت بسیار مؤثر باشند. اما استفاده طولانی مدت از این داروها می تواند عوارض جانبی جدی و گسترده ای به دنبال داشته باشد، به همین دلیل پزشک ممکن است به تدریج مقدار داروی مصرفی بیمار را کاهش دهد.
- داروهای کورتیکو استروئید sparing agents. زمانی که این داروها همزمان با کورتیکو استروئید ها مورد استفاده قرار می گیرند می توانند دوز مصرفی و عوارض جانبی ناشی از کورتیکو استروئید ها را کاهش دهند.
- ریتوکسیماب (ریتوکسان). در مواردی که روش های درمانی رایج، علائم پلی میوزیت را کاهش ندهد. مصرف ریتوکسیماب یکی از گزینه های پیش رو برای کنترل علائم پلی میوزیت خواهد بود.
- داروهای ضد مالاریا. برای ضایعات پوستی مداوم، پزشک ممکن است داروی ضد مالاریایی مانند هیدروکسی کلروکین تجویز کند.
- ضد آفتاب. محافظت از پوست در معرض آفتاب با استفاده از ضد آفتاب و پوشیدن لباس و کلاه محافظ برای محافظت ضایعات پوستی به وجود آمده از اهمیت بسیاری برخوردار است.
درمان های جایگزین
با توجه به میزان شدت علائم پزشک ممکن است یکی از موارد تراپی زیر را توصیه کند:
- فیزیوتراپی. متخصص فیزیوتراپ می تواند برای حفظ و تقویت قدرت و انعطاف پذیری شما تمریناتی را به شما آموزش دهد تا هر کدام را به میزان مناسبی در طول روز تکرار کنید.
- گفتار درمانی. اگر ماهیچه های بلع شما بعد از ابتلا به پلی میوزیت ضعیف شده باشد. گفتار درمانی یکی از موارد درمانی است که می تواند به جبران تغییرات ناشی از این بیماری به شما کمک کند.
- ارزیابی رژیم غذایی. با پیشروی این بیماری و بیشتر شدن مشکلات جویدن و بلع غذاها،یک متخصص تغذیه می تواند به فرد مبتلا آموزش دهد تا چگونه در طول روز با خوردن غذاهای نرم تری که آسان جویده می شوند، مواد مورد نیاز بدن خود در طول روز را تأمین کند.
عمل جراحی و دیگر رویه ها
ایمونوگلوبولین داخل وریدی (IVIg) یک محصول خونی خالص است که حاوی آنتی بادی سالم از هزاران اهدا کننده خون است. این آنتی بادی های سالم می توانند مانع حمله آنتی بادی های مضر به عضلات بدن شوند. این تزریق به صورت داخل وریدی صورت گرفته و برای اثر گذاری باید به صورت منظم تکرار شود. عمل جراحی ممکن است یکی از گزینه های موجود برای برداشتن توده های کلسیمی باشد. با برداشتن این توده های کلسیمی احتمال بازگشت عفونت های پوستی تا حد قابل توجهی کاهش خواهد یافت.
حمایت و پشتیبانی بیماران
زندگی کردن با وجود بیماری خود ایمنی مزمن از جمله مواردی است که می تواند زندگی فرد را با چالش روبرو کند.
برخی راهکارهای حمایتی برای این بیماری عبارتند از:
- بیماری خود را بشناسید. اطلاعات خود را در مورد این بیماری افزایش دهید. با افراد دیگری که بیماری مشابهی دارند صحبت کنید. برای پرسیدن سؤالاتی که در ذهن دارید، ترس نداشته باشید و هر چیزی که به ذهنتان می رسد را با پزشک در میان بگذارید.
- بخشی از تیم پزشکی و درمانی خود باشید. خود، پزشک خود و سایر متخصصان پزشکی را به عنوان یک جبهه متحد در مبارزه با بیماری خود در نظر بگیرید. پیروی از برنامه درمانی که با آن موافقت کرده اید اهمیت بسیار زیادی دارد. دائماً پزشک را در جریان علائم خود قرار داده و از او مشورت بگیرید.
- آگاهی از محدودیت ها. بهتر است با محدودیت های به وجود آمده با توجه به بیماری آگاهی داشته و در مواقع نیاز از دیگران کمک بگیرید.
- هرگاه خسته شدید استراحت کنید. اصلا منتظر این نباشید که خسته شوید. این مورد می تواند روند درمانی شما را با مشکل مواجه کند. سعی کنید با سرعت خودتان در زندگی قدم برداشته و به اندازه انرژی خود تلاش کنید تا در طول روز حس بهتری نسبت به خود داشته باشید.
- احساسات خود را کنترل کنید. انکار، عصبانیت و ناامیدی احساساتی عادی هستند که در طول بیماری ممکن است به سراغ شما بیاید. شاید در طول دوره بیماری احساس کنید که این بیماری ناعادلانه بوده یا بیش از حد خارج از کنترل شماست. احساساتی شبیه ترس و انزوا نیز از جمله مواردی است که ممکن است بارها به سراغ شما بیاید. مهم ترین نکته نادیده گرفتن این احساسات و مدیریت آن ها است.
آمادگی برای ملاقات با پزشک
احتمالاً بعد از بروز علائم برای تشخیص این عارضه به پزشک عمومی مراجعه کرده و سپس پزشک شما را به بیماری های مربوط به مفاصل، عضلات، استخوان ها، متخصص آرتروز یا متخصصین اختلالات سیستم عصبی (نورولوژیست) ارجاع خواهد داد. از آن جایی که مدت زمان ملاقات با پزشک کوتاه بوده و حرف های زیادی برای گفتن خواهید داشت. در نتیجه بهتر است با آمادگی کامل به پزشک مراجعه کرده و از این زمان کوتاه نهایت استفاده را ببرید.
بهتر است قبل از حضور در مطب موارد زیر را آماده کنید:
سوالات بیمار از پزشک
بهتر است در مورد بیماری درماتومیوزیت سؤالات زیر را مطرح کنید:
- آیا علل احتمالی دیگری وجود دارد؟
- آیا علائم من به مرور زمان تغییر خواهد کرد؟
- چه عاملی باعث بروز علائم این بیماری شده است؟
- ممکن است به انجام چه آزمایشاتی نیاز داشته باشم؟
- آیا درمانی برای من وجود دارد؟ چه درمانی را پیشنهاد می کنید؟
- آیا بروشور یا برگه پرینت شده در مورد بیماری درماتومیوزیت دارید؟
- برای کسب اطلاعات بیشتر مطالعه چه سایت هایی را پیشنهاد می کنید؟
- آیا برای آزمایشات تشخیصی آمادگی یا اقدامات خاصی وجود دارد که باید قبل آزمایش انجام دهم؟
- مبتلا به بیماری دیگری هستم. چگونه می توانم به بهترین شکل این بیماری های را در کنار هم مدیریت کنم؟
سوالات پزشک از بیمار
احتمالاً پزشک در حین معاینه و تشخیص بیماری سؤالات زیر را مطرح خواهد کرد:
- آیا در طول روز احساس خستگی و بی حالی می کنید؟
- آیا این بیماری فعالیت های روزانه شما را با مشکل مواجه کرده است؟
- آیا به نظر می رسد که عاملی باعث بهبود علائم این بیماری می شود؟
- اگر به نظر می رسد که عاملی باعث شدت گرفتن علائم این بیماری می شود؟
- آیا علائم این بیماری به صورت تدریجی ظاهر شده یا ناگهانی به وجود آمده است؟
- آیا در خانواده شما کسی به این بیماری که بر روی عضلات تأثیر می گذارد، مبتلا شده است؟
![[doctor_data type='name']](https://pezeshket.com/wp-content/uploads/2025/11/45d4a1e8-4ed4-46e1-a8fd-a1784d3aaf63.webp)